Publié le 06 avr 2015Lecture 6 min
Écho-Doppler et stents artériels périphériques
S. COHEN, Service de chirurgie-médecine vasculaire, Hôpital de la Timone, Marseille
Les procédures endovasculaires connaissent une expansion croissante et représentent réellement aujourd’hui une alternative valable au traitement chirurgical.
L’écho-Doppler, méthode non invasive, très sensible dans le dépistage des lésions artérielles périphériques, peut-elle s’appliquer à l’évaluation des artères porteuses de stents ?
Dans un but didactique, nous étudierons les différents territoires les uns après les autres avec les critères écho-Doppler s’y rapportant.
Et tout d’abord, le territoire carotidien
Le stenting carotidien, très peu utilisé chez les patients symptomatiques du fait de résultats décevants par rapport à la chirurgie (Space, EVA 3S), est essentiellement employé dans le traitement des sténoses carotidiennes radiques, des resténoses post-chirurgicales et chez les malades à haut risque.
Le risque de resténose est d’environ 5 % à 1 an avec la chirurgie.
Concernant le stenting, une métaanalyse(1) publiée dans Stroke en 2005, réalisée à partir de 34 études portant sur l’angiographie et/ou l’écho-Doppler, soit 4 185 patients suivis 13 mois en moyenne (6 à 31), fait état d’un taux de resténose à 1 an de 6 % et de 7,5 % à 2 ans.
On se rend compte que les critères écho-Doppler qui permettent de définir la resténose intrastent sont très imprécis : réduction de lumière, pic systolique de vélocité, rapport carotidien...
Quatorze de ces études ne rapportent pas les critères Doppler utilisés !
Certains auteurs ont donc proposé de réviser les critères conventionnels propres aux carotides natives et de définir des critères écho-Doppler propres aux stents.
En effet, les stents étant des matériaux peu compliants, il est peu probable que les critères relatifs aux sténoses des artères natives puissent leur être appliqués. Dans une première étude publiée en 2004(2), 26 patients porteurs de stents carotidiens ont une angiographie et un écho-Doppler en fin de procédure.
Sont mesurés le pic systolique de vélocité (PSV), la vitesse télédiastolique (EDV), le rapport carotidien (RC).
Les critères de normalité sont définis par une vitesse systolique intrastent inférieure à 150 cm/s et un rapport carotidien inférieur à 2,15.
Une autre étude(3) portant sur 77 artères stentées chez 68 patients montre les résultats suivants :
- l’angiographie post-procédure est normale 60 fois. En écho-Doppler, le PSV est à 85 cm/s, l’EDV à 25 cm/s. Une vitesse systolique inférieure à 125 cm/s a une valeur prédictive négative (VPN) de 100 % ;
- l’angiographie montre 14 fois une resténose modérée (20 à 50 %) : le PSV est de 175 cm/s, l’EDV de 44 cm/s ;
- il existe une sténose serrée (> 70 %) dans 3 cas : le PSV est à 365 cm/s, l’EDV à 110 cm/s. L’équipe de Michel Makaroun(4) de Pittsburgh a bien défini les critères de sténoses intrastent ;
- pour une sténose de 50 %, le PSV est supérieur à 225 cm/s, le RC supérieur à 2,5. La sensibilité est de 95 %, la spécificité de 99 %, la valeur prédictive positive (VPP) de 95 %, la valeur prédictive négative (VPN) de 99 % ;
- concernant les sténoses > 70 %, le PSV est de 350 cm/s et le RC de 4,75. Ces deux critères ont une sensibilité de 100 %, une spécificité de 96 %, une VPP de 55 %, une VPN de 100 %.
On le voit donc, pour affirmer une resténose intrastent, il convient de rehausser les critères de sténose sur artères natives d’environ 25 %.
Comment s’effectue la surveillance des stents carotidiens ?
Elle se fait par écho-Doppler le lendemain de la procédure, à 3 mois, 6 mois, 1 an puis 1 fois par an (figures 1, 2 et 3).
Les contrôles précoces vérifient en coupe transversale la bonne impaction du stent par rapport à la carotide commune et interne, l’absence de sténose résiduelle sur la carotide qui pourrait résulter d’un déploiement insuffisant du stent, l’absence d’images anormales dans le stent comme un thrombus ou une hyperplasie-myointimale précoce.
Cette dernière se caractérise par un aspect hypo- voire anéchogène, souvent étendu, avec des vélocités accélérées. Les contrôles annuels tardifs recherchent une resténose par reprise du processus athéromateux, voire une thrombose du dispositif.
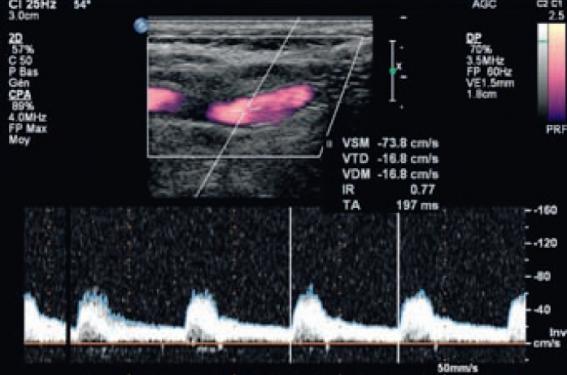
Figure 1. Stent de la carotide interne en coupe longitudinale en mode B. Le stent apparaît légèrement refoulé dans sa partie moyenne, par les lésions pariétales. DR
Figure 2. Coupe longitudinale en mode puissance : on confirme une légère striction médiane du stent. DR
Figure 3. Doppler pulsé : flux normal avec une vitesse maximale systolique à 74 cm/s. DR
Voyons maintenant l’apport de l’écho-Doppler dans les stents des artères digestives
Rappelons tout d’abord quelques notions concernant les artères digestives : le tronc cœliaque et l’artère mésentérique supérieure sont les deux premières branches de l’aorte abdominale, séparés d’1 à 1,5 cm et formant un tronc commun dans 1 à 3 % des cas.
Le tronc cœliaque est une artère à résistance basse avec une vitesse diastolique élevée ; l’artère mésentérique supérieure a une résistance élevée et donc une vitesse diastolique faible ou nulle.
Les vélocités normales sont de 80 à 100 cm/s pour le tronc cœliaque et de 30 à 40 cm/s pour l’artère mésentérique supérieure.
Il existe de nombreuses causes d’erreurs dans la mesure des vélocités comme l’angle, le volume d’échantillonnage et surtout l’absorption de nourriture qui peut, sur l’artère mésentérique supérieure, multiplier les vélocités diastoliques par 10.
Les critères de sténose sur artères natives ont bien été définis(5) : PSV > 200 cm/s pour le TC, PSV > 275 cm/s pour l’AMS. Concernant la vitesse diastolique(6), EDV > 100 cm/s pour le TC et > 70 cm/s pour l’AMS, avec une sensibilité de 93 % et une spécificité de 80 %.
Les critères écho-Doppler appliqués pour les artères natives surestiment la resténose intrastent(7).
Dans une série de 35 patients traités par stents mésentériques, les PSV sont à 450 cm/s ± 152 avant la procédure et de 336 ± 45 cm/s après la procédure. Dans une autre étude rétrospective conduite entre 2004 et 2008(8), sur 53 stents mésentériques, les critères de resténose intrastent sont représentés par des vitesses systoliques s’échelonnant entre 302 et 645 cm/s, avec une sensibilité diminuant de 100 % à 27 % et une spécificité augmentant de 50 à 100 %.
Là encore, pour ce deuxième territoire, il faut rehausser les critères de sténose sur artères natives.
L’utilisation de critères de sténose sur artères natives appliquée aux stents tendrait inéluctablement à surestimer le degré de sténose.
Quels sont les critères de resténose intrastent au niveau des artères rénales ?
Les critères directs de sténose au niveau des artères rénales natives sont au nombre de 3 : il s’agit d’un PSV > 200 cm/s, d’un rapport aorto-rénal (RAR) > 3,5 et d’un rapport réno-rénal > 2,7.
Concernant les resténoses intrastent, elles sont définies(9) par un PSV > 280 cm/s et un RAR > 4,5.
Le cut-off est de 241 cm/s avec une sensibilité de 93 % et une spécificité de 89 %.
Pour les occlusions intrastent, il s’agit de PSV < 57 cm/s et d’un RAR < 1,2.
Pour Jeffrey Olin(10), si un PSV < 241 cm/s il n’y a pas de sténose intrastent, il faut un PSV > 300 cm/s avec turbulences et un RAR > 4,3.
Pour cet auteur, le PSV est un meilleur élément prédictif de resténose que le RAR.
Enfin, dernier territoire étudié, les artères des membres inférieurs
Il n’existe pas de critères de sténose intrastent concernant les artères iliaques. Pour l’artère fémorale superficielle(11), une resténose intrastent de l’ordre de 50 % est définie par un PSV > 190 cm/s (sensibilité 88 %, spécificité 95 %, VPP 98 %, VPN 72 %) et un rapport de vélocités > 1,5.
Pour les sténoses > 80 %, il faut avoir un PSV > 275 cm/s et un rapport de vélocités > 3,5 (figures 4 et 5).
Figure 4. Stent poplité. Doppler pulsé montrant une resténose avec une vitesse maximale systolique à plus de 400 cm/s. DR
Figure 5. Mode B : La structure du stent paraît totalement désorganisée, cet aspect peut évoquer une fracture du stent. La lumière ne peut être visualisée dans d’autres incidences en raison de calcifications. DR
En définitive, on le voit au travers de ce rapide tour d’horizon, les critères de sténose intrastent sont bien définis et répondent à des critères stricts et non empiriques. Il est nécessaire pour les cardiologues et les médecins vasculaires de bien connaître ces différentes valeurs.
La méconnaissance de ces différents critères peut conduire à une surestimation du degré de sténose et à la pratique d’autres examens complémentaires inutiles, voire même à des décisions thérapeutiques injustifiées.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité






