Valvulopathies
Publié le 31 oct 2014Lecture 6 min
Double dilatation mitrotricuspide
L. CHAMI, S. BELMAJDOUB, Y. BOUBKRAOUI, N. EL-HAÏTAM, Service de cardiologie A, CHU Ibn Sina, Rabat, Maroc
L’association d’une double sténose valvaire mitrale et tricuspide d’origine rhumatismale peut atteindre jusqu’à 10 % des valvulopathies dans les pays où le rhumatisme articulaire aigu sévit encore à l’état endémique(1). Le traitement qui était il y a 20 ans exclusivement chirurgical, est actuellement suppléé par les valvuloplasties percutanées, cependant les procédures combinées pour le traitement des deux valves restent rarement réalisées.
Nous rapportons les résultats immédiats et le suivi à long terme d’une série de 15 dilatations combinées mitrotricuspides.
Patients et méthodes
Notre étude porte sur 15 cas de dilatations combinées mitrales et tricuspides. Il s’agit de 14 femmes et 1 homme, avec une symptomatologie fonctionnelle très nette et des sténoses valvulaires mitrales et tricuspides évidentes à l’échographie cardiaque.
Un cathétérisme cardiaque droit et gauche avec prise de pression des différentes cavités cardiaques a toujours précédé la valvuloplastie.
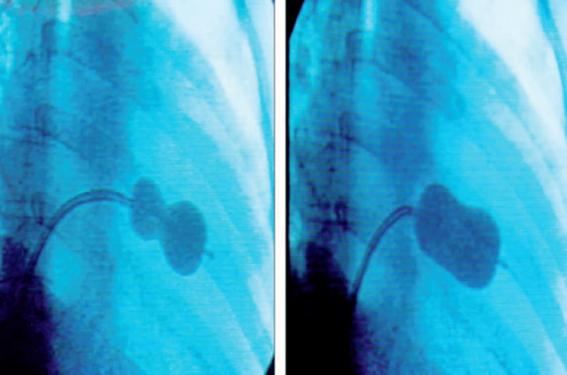
La dilatation mitrale a été réalisée par cathétérisme antérograde (figure 1), à partir de la veine fémorale et à travers une ponction transseptale. Le ballon d’INOUE a été utilisé dans 12 dilatations mitrales, les trois restantes ont été faites par des doubles ballons. La dilatation tricuspide s’est faite par voie fémorale droite dans 12 cas ; dans les 3 autres, la veine jugulaire droite a été utilisée en raison de la dilatation importante de l’oreillette droite ; le guide d’échange utilisé était alors long, il a été placé au niveau de l’artère pulmonaire puis du capillaire pulmonaire, ceci a permis une meilleure stabilité du cathéter dans la valve tricuspide.
Figure 1. Dilatation mitrale par ballon d’INOUE.
Pour la dilatation de la valve tricuspide, le ballon d’INOUE a été utilisé 3 fois, et le double ballon dans 12 cas.
La dilatation mitrale a toujours été réalisée en premier, suivie de la dilatation tricuspide, dans la même séance chez 11 patients et lors de deux séances différentes avec 15 à 25 jours d’intervalle chez les 4 autres.
Le succès des valvuloplasties a été confirmé par les mesures hémodynamiques des pressions et des surfaces valvulaires (figures 2 à 4).
Le contrôle échographique a été systématique en cours de procédure, et avant la sortie des patients.
Figure 2. Dilatation combinée : gradient tricuspide post-dilatation.
Figure 3. Valve mitrale postdilatation.
Figure 4. Dilatation combinée : gradient mitral post-dilatation.
Résultats
Nos 15 patients (14 femmes, 93,3 % ; 1 homme, 6,7 %), avaient un âge moyen de 32 ± 6 ans, leurs caractéristiques cliniques, électriques et radiographiques sont résumées dans le tableau 1.
Sur le plan échographique, les valves mitrales étaient remaniées, peu souples, de mobilité réduite, avec un appareil sous-valvulaire court et épais. La surface mitrale était très serrée, avec une moyenne de 0,9 ± 0,3 cm2 en bidimensionnel, le score échographique de Wilkins était de 8 ± 3. Des calcifications de grade I sur un feuillet ou bien de grade II sur deux feuillets, épargnant les commissures, existaient dans trois cas. Au Doppler continu, le gradient transmitral moyen était élevé à 18 ± 3 mmHg. L’insuffisance mitrale a été jugée au Doppler couleur, minime dans 5 cas et légère (≤ 2/4) dans 2 cas.
La valve tricuspide était remaniée, épaisse avec une ouverture limitée. Le gradient tricuspidien moyen était à 12 ± 4 mmHg, la surface tricuspidienne calculée par la formule de HALTE était de 1,3 ± 0,5 cm2. L’insuffisance tricuspide était minime dans 4 cas, légère dans 6 cas et modérée dans 5 cas. La pression artérielle pulmonaire systolique (PAPS) n’a pu être appréciée vu la sténose pulmonaire. Le diamètre de l’anneau tricuspide variait de 25 à 35 mm avec une moyenne de 29 ± 7 mm. Cette mesure est importante dans le choix du diamètre du ballonnet à utiliser pour la dilatation. Le ventricule droit (VD) était dilaté dans 6 cas, son diamètre télédiastolique était en moyenne de 30 ± 6 mm. L’oreillette droite (OD) était ectasique supérieure à 60 mm dans 4 cas. L’oreillette gauche (OG) mesurait en moyenne 52 ± 8 mm.
Les valeurs moyennes des mesures échographiques et hémodynamiques avant la procédure, immédiatement après, ainsi qu’à un mois sont résumées sur le tableau 2.
Sur le plan clinique à un mois, 13 patients présentaient une dyspnée stade II de la NYHA et 2 patients étaient au stade III avec régression complète de l’ascite et des œdèmes des membres inférieurs. Les patients ont été suivis à long terme sur une période allant de 1 à 10 ans.
Au suivi à long terme, 10 patients étaient encore au stade II de la NYHA, sans resténose significative mitrale ni tricuspide avec des fuites mitrales et tricuspides grades 2/4 au maximum. Les 5 patients restants ont été opérés, 1 seul patient a été opéré 1 an plus tard en raison d’une maladie aortique évolutive associée et d’une insuffisance tricuspide grade 3/4. Les 4 patients restants ont bénéficié d’un remplacement valvulaire mitral et d’une annuloplastie tricuspide entre 5 à 8 ans plus tard.
Discussion
L’association rétrécissement mitral (RM) et rétrécissement tricuspide (RT) serrés est une entité clinique dont la fréquence peut atteindre 10 % des valvulopathies rhumatismales(1), dans notre série de RM traités par valvuloplastie mitrale percutanée (VMP), les RT associés sont retrouvés dans 3 % des cas.
Après le développement de la technique de la VMP(2-4), M. Khalilullah et coll. ont présenté la première valvuloplastie tricuspide (VTP) pour RT isolé(5), quelques observations de dilatation tricuspide isolée selon la même technique ont ensuite suivi(6,7). Les bons résultats obtenus pour VMP et VTP séparément ont encouragé à réaliser les deux valvuloplasties de façon combinée. Dans notre série, les dilatations combinées représentent 1,4 % du total des valvuloplasties percutanées.
Dans le cadre des valvuloplasties combinées, il semble logique de traiter le RM en premier puis le RT(8,9). En effet, la persistance d’un obstacle mitral, après une dilatation tricuspide peut augmenter le débit cardiaque et par conséquent aggraver la congestion pulmonaire(10). Toutefois, suite à la VMP, il faut signaler le risque d’apparition d’une hypoxémie brutale lorsque le RT est serré avec une pression auriculaire droite élevée, en rapport avec un shunt droit-gauche interauriculaire(9,11). Pour la réalisation de la VTP, la voie d’abord classique est la voie veineuse fémorale antérograde, cependant la stabilité du guide ou du ballon peut être impossible au niveau de la pointe du ventricule droit si l’OD est ectasique ; certains auteurs ont préféré placer le guide d’échange au niveau de l’artère pulmonaire pour une meilleure stabilité du ballon(11-13). La voie veineuse jugulaire peut être utilisée comme une alternative à la veine fémorale permettant une meilleure courbure du guide dans l’artère pulmonaire et une stabilité du ballon dans l’axe de la valve tricuspide(14). Dans notre série, cette dernière technique a été réalisée avec succès dans 3 cas, en raison de la grande taille de l’OD.
Le ballon de choix pour les VMP est le ballon d’INOUE, pour les VTP, quel que soit le ballon utilisé (INOUE ou les doubles ballons), il est recommandé que le ratio ballon/diamètre de l’anneau soit de 0,9 à 1,1(15) pour éviter la création d’une insuffisance tricuspide significative. Le double ballon offre d’excellents résultats hémodynamiques avec cependant plusieurs inconvénients comme la difficulté de choisir la taille des ballons et leur positionnement à travers la valve(11). Le ballon d’INOUE pallie tous ces inconvénients en offrant une facilité et une sécurité d’emploi(13). Pour nos valvulplasties, nous avons opté dans la majorité des cas pour le ballon d’INOUE dans les VMP, et pour le double ballon dans les VTP, et ce selon notre expérience en raison des bons résultats hémodynamiques immédiats avec un minimum de complications.
Les complications les plus fréquentes de ces procédures combinées sont d’abord les incompétences valvulaires importantes qui peuvent être évitées par un choix judicieux préalable du type et de la taille des ballons(11). Dans notre série, nous n’avons pas créé de fuite valvulaire importante ayant nécessité une chirurgie urgente.
Des troubles du rythme et de la conduction transitoires postvalvuloplasties ont été rapportés dans différentes observations(5,16), ce problème étant en rapport avec le positionnement des cathéters à proximité du faisceau de His. Nos patients ont présenté parfois des troubles de la conduction transitoires.
Les shunts droit-gauche post-VMP s’accompagnant d’une hypoxie sévère sont rapidement améliorés après la VTP.
Les résultats de notre série ainsi que ceux retrouvés dans la littérature confirment que chez des candidats sélectionnés, ayant des appareils valvulaires accessibles à la commissurotomie chirurgicale, la valvuloplastie percutanée offre des résultats immédiats et à moyen terme similaires à la chirurgie(8,17).
Le suivi à long terme de nos patients (7 ans et demi en moyenne) retrouve un maintien de ces bons résultats sans resténose ni fuites valvulaires significatives chez les 2/3 de nos patients, ce qui fait des valvuloplasties combinées une bonne alternative à la chirurgie.
En conclusion, les différents résultats obtenus démontrent que les valvuloplasties mitro-tricuspidiennes combinées réalisées chez des patients bien sélectionnés peuvent être effectuées avec sécurité et un minimum de complications lors d’une brève hospitalisation. Les bénéfices cliniques et hémodynamiques très satisfaisants sont maintenus à moyen et à long terme.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :







