Thrombose
Publié le 20 fév 2007Lecture 7 min
Thrombus de l'auricule gauche et rétrécissement mitral : une illustration des recommandations
J. DARCHIS, G. FAYAD, R. AZZAOUI, P.-V. ENNEZAT et P. ASSEMAN, hôpital cardiologique de Lille

La présence d’un thrombus de l’auricule gauche est fréquemment associée au rétrécissement mitral. En effet, lorsque celui-ci est serré, il s’associe à un thrombus de l’auricule gauche en l’absence d’antivitamine K (AVK) dans environ 25 % des cas. Dans le cas présenté, un thrombus organisé de l’auricule gauche a été mis en évidence chez une patiente porteuse d’un rétrécissement mitral serré et symptomatique, malgré un traitement par AVK efficace au long cours. Nous rappellerons l’analyse échographique de cette valvulopathie, ainsi que sa prise en charge thérapeutique selon les nouvelles recommandations ACC/AHA.
Observation
Une patiente de 75 ans est hospitalisée aux soins intensifs cardiologiques pour un œdème aigu pulmonaire. Elle était suivie pour un rétrécissement mitral non serré, et traitée par AVK introduit depuis 6 mois en raison d’une fibrillation auriculaire persistante.
À l’entrée, la pression artérielle est à 80/50 mmHg, la fréquence cardiaque à 90 bpm et la saturation artérielle en oxygène à 92 % sous 3 l d’oxygène. La patiente présente des signes d’insuffisance ventriculaire gauche, qui s’amendent rapidement après un traitement diurétique. L’électrocardiogramme à l’entrée déroule un rythme en fibrillation auriculaire à 89 bpm, avec rabotage de l’onde R en antérieur. Le bilan biologique retrouve une fonction rénale normale sans désordre hydroélectrolytique, une élévation enzymatique modérée des CPK à 171 UI/l (N < 195) et de la troponine I à 3,92 ng/ml (normale < 0,6 ng/mL). Le BNP est élevé à 631 pg/ml, la numération formule sanguine et la coagulation sont sans particularité avec un INR à 3,47.
Sur l’échographie transthoracique (ETT) d’entrée, la fraction d’éjection est à 50 % avec un ventricule gauche non dilaté sans trouble de la cinétique. Le rétrécissement mitral rhumatismal est mesuré à 0,7 cm2 en planimétrie. L’anneau mitral, les valves et l’appareil sous-valvulaire sont non calcifiés et peu remaniés, sans insuffisance mitrale. Le gradient transmitral moyen est mesuré à 11 mmHg. La pression artérielle pulmonaire (PAP) systolique est mesurée à 73 mmHg.
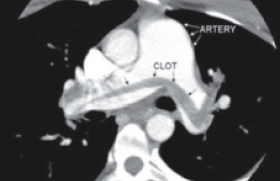
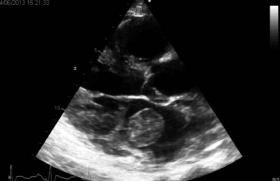
Une échographie cardiaque transœsophagienne (ETO) est réalisée après disparition des signes congestifs et en vue d’une éventuelle commissurotomie mitrale percutanée. L’examen met en évidence un rétrécissement mitral serré pur sans fuite mitrale, avec une fusion bicommissurale, des feuillets valvulaires souples, un appareil sous-valvulaire non remanié, accessible à un geste percutané (figure 1), et une diminution des gradients (gradient transmitral moyen à 8 mmHg). Cependant, un énorme thrombus de l’auricule gauche est mis en évidence, associé à du contraste spontané dans l’oreillette gauche (figure 2). La présence d’un thrombus de l’auricule gauche, malgré une anticoagulation au long cours bien suivie, contre-indique la commissurotomie percutanée. La patiente bénéficie donc d’un remplacement valvulaire mitral par une bioprothèse. L’image peropératoire par voie intra-atriale gauche puis après extraction montre le thrombus de l’auricule gauche qui présente un aspect organisé (figures 3 et 4). De plus, le chirurgien confirme le caractère extrêmement serré du rétrécissement mitral.
Figure 1. Coupe en ETO moyen œsophage en 2 cavités à 85°, en diastole (A) et en systole (B) montrant le rétrécissement mitral avec valves fines peu remaniées et peu calcifiées. Présence de contraste spontané dans l’oreillette gauche.
Figure 2. Coupe ETO à 60° sur l’oreillette gauche permettant de mettre en évidence un thrombus de l’auricule gauche.
Figure 3. Vue peropératoire par l’oreillette gauche avec la sténose mitrale (à droite) et le thrombus sortant de l’auricule gauche (à gauche).
Figure 4. Thrombus de l’auricule gauche après extraction.
Discussion
L’atteinte rhumatismale mitrale est actuellement une cause rare de valvulopathie dans les pays industrialisés. Le rétrécissement mitral, dont la cause est quasi exclusivement rhumatismale, représente 12 % des valvulopathies. Chez les patients pauci- ou asymptomatiques, la survie à 10 ans est > 80 %. Au cours de l’évolution, 60 % des patients restent asymptomatiques. Cependant, lorsque les symptômes apparaissent, la survie à 10 ans diminue entre 0 et 15 %. La médiane de survie devient < 3 ans lorsqu’une hypertension artérielle pulmonaire (HTAP) sévère est retrouvée. Les causes de mortalité chez les patients non traités sont l’insuffisance cardiaque dans 60 à 70 % des cas, les embolies systémiques dans 20 à 30 % des cas, l’embolie pulmonaire dans 10 % des cas et une origine infectieuse dans 1 à 5 % des cas.
Un thrombus de l’auricule gauche est fréquemment retrouvé en raison de la dilatation auriculaire et de la diminution des vitesses intraauriculaires, notamment en cas de fibrillation auriculaire associée. Un traitement par AVK permet généralement de faire disparaître le thrombus et de réaliser la commissurotomie. Ce geste est toujours précédé d’un contrôle par ETO afin de s’assurer de la vacuité de l’atrium gauche.
Le rétrécissement mitral se classifie en 3 grades (modéré, moyennement serré et sévère) en fonction de la surface fonctionnelle mitrale, du gradient moyen et de la PAP (tableau 1).
Les méthodes d’évaluation de la surface mitrale
Les méthodes d’évaluation de la surface mitrale (SM) dans le rétrécissement mitral reposent sur plusieurs éléments.
La planimétrie qui est actuellement le « gold standard ». Elle doit être mesurée systématiquement en ETT. La coupe petit axe parasternale gauche doit être située à l’extrémité des feuillets mitraux, en protodiastole, en optimisant les gains. La mesure de l’écartement entre la petite valve mitrale et la grande valve en grand axe doit être reproduite en petit axe. Les limites de cette mesure sont l’échogénicité des patients et la présence de calcifications de la valve mitrale.
L’équation de continuité :
SM(cm2)= šd2/4 x (ITV ssAo/ ITV mitrale).
(d = diamètre de l’anneau aortique, ITV sous Ao en Doppler pulsé, ITV mitrale en Doppler continu)
Cette technique reste controversée et sous-estime souvent la sévérité du RM. Les limites de cette mesure sont la présence d’une insuffisance mitrale (IM) ou aortique (IA) significative qui majore les ITV, et la fibrillation auriculaire, qui nécessite de nombreuses mesures (classiquement 10). La formule de Hatle (SM [cm2] =220/PHT[m/s]) déterminée de façon empirique reste d’une application simple mais est sujette à trop de variations pour permettre de quantifier la surface mitrale de façon fiable (tachycardie, FA, IM ou IA significative, pressions de remplissage, compliance valvulaire, âge…).
La technique de la PISA :
SM(cm2) = 2šR2 x Va/ Vmax
(R = rayon de la zone de convergence en protodiastole, Va = vitesse d’aliasing réglée entre 5 et 10 % de la Vmax = vitesse antérograde mitrale maximale).
Cette technique qui a été validée pour la quantification des IM fonctionnelles, reste peu fiable dans l’évaluation du rétrécissement mitral. En effet, au vu de la géométrie d’une valve mitrale remaniée, souvent, les valves peuvent présenter une angulation plus ou moins importante entre elles. Une correction d’angle est donc proposée par un facteur de q/180, q étant l’angle mesuré en coupe apicale 4 cavités entre les deux feuillets mitraux en protodiastole. Cette technique reste cependant secondaire dans la mesure de la surface mitrale, que le rayon de la zone de convergence soit mesuré en ETT ou en ETO.
La mesure des gradients transmitraux
La mesure des gradients transmitraux et notamment du gradient moyen est une autre technique de quantification, mais qui dépend de nombreux paramètres (pressions de remplissage du ventricule gauche, pression dans l’oreillette gauche, présence d’une IM, compliance de la valve…).Tous ces paramètres doivent donc être mesurés et analysés de façon concomitante.
Chez notre patiente, plusieurs discordances sont apparues lors de la quantification du rétrécissement mitral. Premièrement, la mesure de la PISA réalisée en ETO retrouvait une SM à 1,3 cm2 sous-estimant la surface du rétrécissement mitral. De plus, on retrouvait des gradients moyens variables en fonction des conditions hémodynamiques, avec un gradient à 8 mmHg après déplétion, alors que le rétrécissement mitral était très serré. Cela illustre bien la nécessité de combiner les techniques d’évaluation dans le rétrécissement mitral et de connaître leurs limites.
Les recommandations
Le tableau 2 rappelle la stratification en 3 classes retenue par les experts et leurs niveaux de preuve.
L’échographie d’effort dans le rétrécissement mitral doit être réalisée en cas de discordance entre la symptomatologie et les marqueurs de sévérité échographiques du rétrécissement mitral.
Chez un patient asymptomatique ayant un rétrécissement mitral moyennement serré à serré (surface ≤ 1,5 cm2), une morphologie de valve accessible à la commissurotomie percutanée et une PAP < 50 mmHg, l’échographie d’effort est recommandée pour évaluer la capacité fonctionnelle et l’évolution des paramètres hémodynamiques à l’effort (tableau 3). Chez les patients ne pouvant réaliser un effort, l’échographie dobutamine est une alternative validée, mais reste moins physiologique.
En accord avec ces recommandations, une commissurotomie sera envisagée si la PAP devient > 60 mmHg ou s’élève de plus de 25 mmHg, au pic de l’effort (tableau 4).
Dans le cas contraire, une surveillance clinique et paraclinique annuelle est préconisée. De même, chez un patient symptomatique porteur d’un rétrécissement mitral modéré (surface > 1,5 cm2), une échographie d’effort devra être réalisée pour rechercher une élévation de la PAP à plus de 60 mmHg ou son augmentation de plus de 25 mmHg ainsi qu’une élévation du gradient moyen transmitral à plus de 15 mmHg, témoin d’une mauvaise tolérance de la valvulopathie. Si ces paramètres ne sont pas retrouvés, un suivi annuel sera mis en route. Dans le cas contraire, si la morphologie de la valve est accessible à une commissuro-tomie, celle-ci sera proposée ; sinon, un suivi tous les 6 mois sera entrepris.
D’autres situations cliniques peuvent également bénéficier d’une échographie d’effort :
– rétrécissement mitral difficile à évaluer en échographie cardiaque,
– évaluation fonctionnelle après dilatation valvulaire percutanée,
– rétrécissement mitral moyennement serré avec désir de grossesse.
Pendant la grossesse, les données de la littérature indiquent que la commissu-rotomie percutanée est un traitement efficace et comportant peu de risque pour améliorer l’état hémodynamique de la mère.
Elle est aussi bien tolérée par le fœtus. Le risque d’irradiation du fœtus doit être minimisé en utilisant un tablier de plomb sur l’abdomen ou en guidant le geste par une ETO seule. Bien sûr, la meilleure option chez une femme porteuse d’un rétrécissement mitral sévère est d’anticiper la grossesse, et la commissurotomie doit être proposée avant une grossesse quand cela est possible. Pendant la grossesse, la commissurotomie est indiquée lorsque la mère reste symptomatique sous traitement médical (diurétiques et bêtabloquants).
Les dernières recommandations internationales (ACC/AHA Guidelines) ont été publiées en août 2006. Nous avons vu celles concernant l’écho d’effort et les indications de la CMP (tableaux 3 et 4) ; celles concernant la pratique d’une ETO et du traitement anticoagulant sont synthétisées dans les tableaux 5 à 7.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :