Coronaires
Publié le 16 nov 2010Lecture 6 min
SCA ST+ en 2010 : les autres traitements (hors perfusion) lors de la prise en charge en urgence (en dehors des services de cardiologie) et les traitements adjuvants en préhospitalier
S. CHARPENTIER, C. BARNIOL, C. GIRARDI, J.-L. DUCASSÉ, CHU Purpan, Toulouse
Les traitements adjuvants aux traitements de recanalisation sont indispensables pour améliorer la reperfusion myocardique en cas de syndrome coronaire aigu avec sus-décalage du segment ST. Anticoagulants et antiagrégants sont préconisés en fonction de la stratégie de recanalisation choisie (thrombolyse ou angioplastie primaire), de l’âge des patients et de la fonction rénale. Les recommandations françaises et européennes ont permis la mise en place d’algorithmes thérapeutiques dès la phase préhospitalière. De nouveaux traitements devront être évalués par des études spécifiques précardiologiques.
La mise en œuvre d’une recanalisation est l’étape essentielle de la prise en charge des syndromes coronaires aigus avec sus-décalage du segment ST (SCAST+). Les traitements adjuvants de la recanalisation sont indispensables. Ils peuvent favoriser la reperfusion myocardique, diminuer l’extension du thrombus et prévenir les complications potentiellement induites par la recanalisation avec la dislocation du thrombus intracoronaire
Les recommandations françaises
En 2006, la Société française de médecine d’urgence et la Société française de cardiologie se sont associées, sous l’égide de la Haute Autorité de Santé, pour rédiger des recommandations pour la prise en charge de l’infarctus du myocarde en dehors des services de cardiologie. Le but de ces recommandations était d’homogénéiser la prise en charge des SCA ST+ adaptée aux particularités françaises, en particulier au système préhospitalier médicalisé. Des préconisations concernant les traitements adjuvants ont été proposées.
Certains traitements sont indépendants de la stratégie de recanalisation proposée, d’autres dépendent du choix de la stratégie, thrombolyse ou angioplastie primaire. Les traitements adjuvants regroupent les traitements antiagrégants, anticoagulants et les autres traitements.
Les antiagrégants
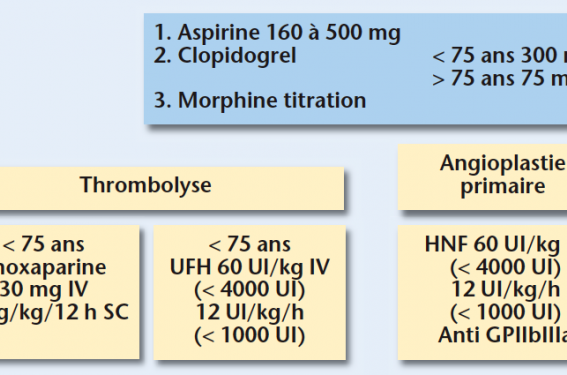
Parmi les traitements antiagrégants, l’aspirine est préconisée à la dose de 160 à 500 mg per os ou en injection intraveineuse et peut être proposée au patient dès l’appel au centre de réception et de régulation des appels.
Le clopidogrel est associé à l’aspirine mais, en raison de l’absence de données chez le sujet âgé, sa posologie est adaptée à l’âge : 300 mg chez les moins de 75 ans et 75 mg chez les plus de 75 ans.
Les antagonistes des récepteurs des glycoprotéines IIb/IIIa (anti-GPIIb/IIIa) ne sont proposés qu’en cas d’angioplastie primaire mais aucune donnée au moment des recommandations ne permettait de préconisation formelle quant à leur utilisation.
Les anticoagulants
Les traitements anticoagulants dépendent de l’âge des patients, de la fonction rénale des patients et de la stratégie de recanalisation choisie.
Les héparines de bas poids moléculaire (HBPM) et particulièrement l’enoxaparine ont montré leur supériorité sur les héparines non fractionnées en cas de thrombolyse chez le sujet de moins de 75 ans avec une fonction rénale normale. La posologie recommandée est une injection intraveineuse directe de 3 000 UI suivie d’une injection sous-cutanée de 100 UI/kg toutes les 12 heures.
L’héparine non fractionnée est recommandée en cas d’angioplastie primaire, et chez tous les patients âgés ou avec une fonction rénale altérée (bolus intraveineux 60 UI/kg puis 12 UI/kg/h) (figure).
Figure. Traitements antiagrégants et anticoagulants (conférence de consensus 2006.
Les autres traitements
Les traitements antalgiques sont fondamentaux et la morphine utilisée en titration est l’antalgique de choix en cas de douleur intense (échelle numérique > 6).
Les dérivés nitrés sublingaux utilisés lors du test diagnostique sont contre-indiqués en cas de collapsus (pression artérielle systolique < 90 mmHg) ou d’infarctus du ventricule droit.
En dehors des œdèmes aigus pulmonaires (voire de poussée hypertensive), les dérivés nitrés intraveineux n’ont aucune indication.
L’oxygénothérapie n’est recommandée qu’en cas de désaturation < 94 %.
Les bêtabloquants n’ont pas montré leur intérêt en préhospitalier.
Aucune étude précardiologique n’a permis d’émettre des préconisations pour l’utilisation des statines, de l’insuline, des inhibiteurs calciques ou des inhibiteurs de l’enzyme de conversion.
Les recommandations européennes
En 2008, la Société européenne de cardiologie a proposé des recommandations pour la prise en charge des infarctus du myocarde avec sus-décalage du segment ST. Ces recommandations mettent l’accent sur la prise en charge préhospitalière. Les recommandations sur les traitements adjuvants sont fonction de la stratégie de reperfusion. Les principales différences avec la conférence de consensus française sont :
En cas d’angioplastie primaire :
• Le clopidogrel est recommandé avec une dose de charge de 600 mg (classe IIa des recommandations).
• Les recommandations ne se positionnent pas sur l’utilisation des anti-GP IIb/IIIa en pré hospitalier.
• L’héparine non fractionnée est l’héparine de référence mais la bivalirudine peut être utilisée (classe IIa). Par contre le fondaparinux n’est pas indiqué.
En cas de thrombolyse, les recommandations sont les mêmes que celles de la conférence de consensus en cas d’utilisation de la ténectéplase (tableau).
Le traitement antalgique par morphinique est également recommandé mais il est également recommandé un traitement anxiolytique (classe IIa).
Perspectives des traitements adjuvants
De nombreuses études ont été présentées et/ou publiées depuis ces dernières recommandations. Très peu d’études concernent les traitements adjuvants associés à la thrombolyse et la plupart ont eu lieu dans le cadre de l’angioplastie primaire.
Aucune de ces études n’a été réalisée dans le contexte de la prise en charge préhospitalière et l’extrapolation des résultats en précardiologie doit être faite avec prudence. Cette revue ne se veut pas exhaustive mais certaines études pourraient modifier les recommandations.
Les antiagrégants
Le clopidogrel a montré des limites quant à son utilisation lors de la prise en charge des SCA ST+. En effet, l’inhibition de l’agrégation plaquettaire n’apparaît qu’après 3 à 4 h avec une dose de charge et le taux d’inhibition plaquettaire n’est pas optimal (40 %). Il existe également des patients résistant au clopidogrel avec un risque accru de thrombose de stent.
Dans étude TRITON-TIMI 38, l’effet d’une nouvelle tiénopyridine, le prasugrel a été étudié dans la prise en charge des SCA. Une analyse spécifique a été réalisée chez 3 534 patients présentant un SCA ST+ traité par angioplastie en comparant le clopidogrel et le prasugrel. Les résultats ont montré une réduction des événements cardiovasculaires (décès cardiovasculaire, réinfarctus et accident vasculaire cérébral) de 21 % sans augmentation des risques hémorragiques et une réduction des thromboses de stent de 42 %.
L’étude PLATO a évalué un autre inhibiteur des récepteurs P2Y12. Elle a comparé le clopidogrel au ticagrelor chez les patients présentant un SCA. Une analyse a également été réalisée chez les patients traités par angioplastie. La diminution des événements cardiovasculaires (10,65 % versus 9,02 %, p < 0,01) n’a pas été associée à une augmentation des risques hémorragiques. On notait une diminution nette significative des décès (4,3 % versus 3,4 %).
Ces deux études incluaient les patients en cardiologie et il n’y a pas eu d’étude de prétraitement.
Les anticoagulants
L’intérêt de l’énoxaparine dans l’angioplastie primaire a été étudié dans une étude de phase III, ATOLL, dans laquelle énoxaparine et héparine non fractionnée sont comparées avec une inclusion précardiologique. Les résultats viennent d’être présentés en 2010.
L’étude HORIZON-MI a comparé, dans le SCA ST+ traité par angioplastie, l’association héparine-Anti-GP IIb/IIIa à la bivalirudine. Les résultats n’ont pas montré de différence significative en termes d’événements ischémiques mais une diminution nette des événements hémorragiques (8,3 % versus 4,9 %). Une étude spécifique préhospitalière, EUROMAX, devrait débuter en 2010 comparant la bivalirudine à l’héparine non fractionnée.
En pratique
Les prochaines années devraient voir des modifications des traitements adjuvants de l’angioplastie primaire. Des consensus devront être élaborés en concertation entre urgentistes et cardiologues.
Des questions restent en suspens et nécessiteront des études spécifiques en préhospitalier : intérêt de l’insuline, des statines, des anxiolytiques.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :