Focus
Publié le 30 sep 2013Lecture 5 min
Un nouvel outil dans la prévention du no-reflow dans le STEMI - Le stent MGuard
S. CATTAN, J. KAMEL, J.-B. ESTEVE, O. NALLET, GHI Le Raincy-Montfermeil
Le traitement préventif et curatif du no-reflow reste un problème non résolu dans le traitement du STEMI par angioplastie primaire. Aucun traitement médicamenteux n’a fait la preuve de son efficacité. L’intérêt de la thrombectomie par thromboaspiration a également été remis en cause par les résultats de l’étude TASTE à l’ESC 2013. Un nouvel outil prometteur est cependant à notre disposition : le stent Mguard (InspireMD).
L’évaluation de la perfusion endocardique reste encore difficile. Les différents outils de sa mesure (le TIMI frame count, le myocardial blush) demeurent encore imprécis et font l’objet d’une grande variabilité d’interprétation intra- et interobservateurs. L’évaluation de la taille de l’infarctus du myocarde par IRM cardiaque s’avère un outil supplémentaire et plus précis.
Le flux TIMI 3 en fin de procédure n’est que le « sommet de l’iceberg » du processus de reperfusion. La survenue d’un no-reflow en fin de procédure est un facteur prédictif important de mortalité en phase hospitalière. Le no-reflow résulte de l’embolisation distale de microthrombi lors de la reperfusion mécanique par le guide, le ballon ou le stent.
Tous les essais pharmacologiques préventifs ou curatifs (adénosine, vérapamil, anti-GPIIb/IIIa) se sont révélés négatifs. L’intérêt de la thromboaspiration a été complètement remis en cause par l’étude multicentrique TASTE ,à l’ESC 2013, en contradiction avec l’étude monocentrique TAPAS, qui avait donné le grade IIa, niveau B, des recommandations ESC 2012.
À ce jour, le traitement préventif et curatif du no-reflow reste un problème non résolu dans la prise en charge des STEMI.
Le stent MGuard
Le stent MGuard (Inspire-MD-Tel Aviv, Israël) est un stent nu sur lequel est « accroché » un microgrillage (figure 1) en polytéréphtalate d’éthylène afin de couvrir et d’exclure le thrombus au niveau de la lésion coupable et d’éviter des microembolisations distales.
Figure 1. Stent MGuard.
De nombreux registres ont démontré l’intérêt de ce stent, d’abord dans les pontages veineux, puis dans la prise en charge des angioplasties lors des STEMI. Le stent s’implante avec la technique habituelle d’un stent nu, avec ou sans prédilatation, et avec ou sans thromboaspiration préalable. Compte tenu du design du stent, il faut éviter de l’implanter sur des lésions calcifiées, tortueuses, distales ou en cas de bifurcation avec une branche fille anatomiquement étendue.
L’étude MASTER I
L’étude a comparé l’efficacité du stent MGuard versus un BMS, dans la prise en charge de 431 patients présentant un STEMI dans les 12 premières heures.
La résolution du segment ST à 60 et 90 minutes constituait l’objectif primaire de l’étude.
Les objectifs secondaires étaient :
• le flux TIMI ;
• la taille de l’infarctus à l’IRM cardiaque ;
• les MACE (décès, infarctus du myocarde, AVC, thrombose tardive de stent) à 30 jours, 6 mois et 12 mois.
Les résultats à 9 mois de MASTER I ont été présentés par Gregg Stone à l’EuroPCR 2013.
Le stent MGuard est supérieur à un BMS dans l’obtention d’un TIMI flow 3 (91,7 % vs 82,9 %; p : 0,006) (figure 2), de même que pour l'obtention d'une résolution complète du segment ST (57,8 % vs 44,7 % ; p : 0,008) (figure 3).
Figure 2. Flux TIMI dans l’étude MASTER I.
Figure 3. Résolution du segment ST dans l’étude MASTER I.
Il n’y a cependant pas de différence en termes d’événement cardiaque majeur, le design de l’étude ne permettant pas d’obtenir une puissance suffisante pour l’évaluation d’un écart en termes de MACE à 9 mois (5,29 %, 3,4 % ; p : 0,34) (tableau).
Conclusion
Le MGuard est un outil prometteur dans le traitement préventif et curatif du no-reflow. Les résultats de l’étude MASTER I nécessitent cependant une analyse des événements à 12 mois et une évaluation plus précise de ce stent versus BMS sur la taille de l’infarctus du myocarde par IRM (étude MASTER II).
Toutefois, les données des registres et les résultats préliminaires de l’étude MASTER I nous permettent d’espérer qu’il s’agira d’un outil prometteur dans la prévention des phénomènes des microembolisations distales du no-reflow chez les patients présentant une charge thrombotique importante : pontage veineux, NSTEMI à risque thrombotique important ou STEMI.
Cas clinique
Il s’agit d’un patient de 52 ans, sans antécédent cardiovasculaire connu, et présentant comme facteurs de risque un tabagisme actif et une HTA traitée par IEC.
Il se présente aux urgences du GHI Le Raincy-Montfermeil 2 heures après une douleur rétrosternale typique. Le patient est algique, Killip 1. L’ECG s’inscrit en rythme sinusal avec un sus-décalage du segment ST en V2, V3, V4, non réversible après administration de trinitrine sublinguale.
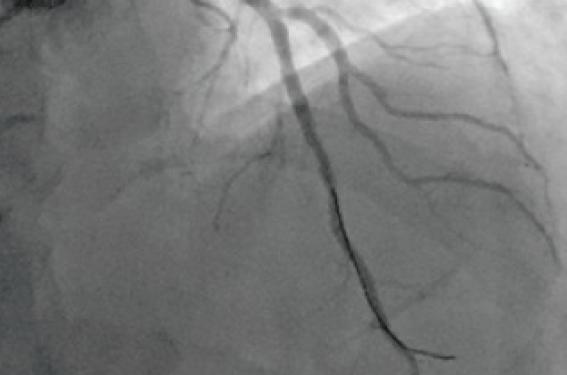
Une décision d’angioplastie primaire est prise, et le patient est dirigé vers le laboratoire d’hémodynamique et de cardiologie interventionnelle après administration de 5 000 unités d’HNF, de 180 mg de ticagrélor de 500 mg IV d’Aspégic et d’antalgique morphinique. Après ponction de l’artère radiale gauche (et bolus supplémentaire de 5 000 UI d’HNF et de 3 mg de vérapamil intradial), la coronaire droite est opacifiée et est normale. On se porte sur la coronaire gauche avec un cathéter EXB 3,5 6 F. L’IVA moyenne est occluse avec un flux TIMI 0, Rentrop 0. On franchit l’occlusion avec un guide BMW 0,014” (Abbott). Malgré plusieurs passages d’un cathéter de thrombectomie Export(R) (Medtronic), on obtient un flux TIMI 2, avec un phénomène de no-reflow sur l’IVA distale et présence d’un thrombus intracoronaire sur l’IVA moyenne (photo 1). On décide alors d’implanter en primo stenting un stent MGuard 3,0/15. Le stent est positionné sans difficulté particulière sur la lésion coupable et, après une inflation à 12 bars, l’IVA est TIMI 3, avec un bon résultat au niveau du site dilaté sans thrombus intracoronaire (photo 2). Le patient est mis sous surveillance en USIC. Sur l'ECG, le segment ST est iso-électrique. Les suites sont simples.
Il quitte le service à J3 avec un traitement associant bêtabloquants, 80 mg de ticagrélor 2 fois par jour, 75 mg d’Aspégic par jour.
À 6 mois, il est asymptomatique avec un suivi clinique sans resténose.
Photo 1. Occlusion de l’IVA, thrombus intracororanaire et no-reflow.
Photo 2. IVA flux TIMI 3 après pose d’un stent MGuard.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


