Vasculaire
Publié le 01 nov 2018Lecture 10 min
Comment évaluer une sténose carotidienne et conséquences pratiques
François-Xavier HIMPENS, service de médecine vasculaire et explorations vasculaires, Hôpital Saint-Vincent-de-Paul, GHICL, Lille
L’échographie Doppler occupe une place de choix et de première intention dans le diagnostic et la surveillance des lésions athéromateuses carotidiennes. Les examens plus invasifs, moins disponibles et/ou plus coûteux (angioscanner et angiographie par résonance magnétique [ARM]) sont à réserver aux patients en intention de revascularisation et pourraient être remplacés dans certains cas par une deuxième échographie Doppler réalisée par un médecin référent en neurosonologie. L’imagerie par résonance magnétique (IRM) cérébrale, quant à elle, est l’examen de référence pour la recherche des lésions cérébrales ischémiques.
En 2017, les recommandations de prise en charge des sténoses carotidiennes asymptomatiques ont été révisées lors d’un travail collaboratif entre chirurgiens vasculaires et cardiologues européens(1). Le traitement médical optimum ayant significativement amélioré le pronostic de ces sténoses carotides asymptomatiques, la revascularisation des patients a fait l’objet de controverses. Cependant, il faut noter que certains sous-groupes peuvent tirer bénéfice de ce traitement de revascularisation. Majoritairement, ce sont des critères échographiques qui permettent d’identifier ces sous-groupes. Quoi qu’il en soit, nous retiendrons que le caractère symptomatique ou non et le degré de sténose restent déterminants dans le choix de la thérapeutique proposée à nos patients pour ce type de lésion.
Définitions, épidémiologie, présentation clinique de la maladie carotidienne
Dans la littérature, le terme générique de sténose carotidienne fait référence à une sténose de l’artère carotide interne extracrânienne (ACI) ≥ 50 % en diamètre selon la méthode utilisée dans l’essai nord-américain NASCET (North American Symptomatic Carotid Endarterectomy Trial).
Dans une métaanalyse(2), la prévalence combinée des sténoses carotides modérées à sévères (≥ 50 %) était de 4,2 %. Chez les hommes de moins de 70 ans, cette prévalence était de 4,8 % contre 2,2 % chez les femmes. Chez les patients âgés de plus de 70 ans, les prévalences étaient respectivement de 12,5 % chez les hommes et de 6,9 % chez les femmes. Dans une autre étude incluant plus de 3,6 millions de participants aux États-Unis (dont 36 % de sexe masculin, âge moyen : 64 ans), une sténose carotide modérée à sévère était retrouvée chez 3,9 % des sujets(3).
De tous les accidents vasculaires cérébraux (AVC), environ 10 à 15 % sont secondaires à un événement thromboembolique sur sténose de l’ACI modérée à sévère (50-99 % NASCET).
La sténose carotidienne est définie comme « symptomatique » si associée à des symptômes au cours des 6 derniers mois et « asymptomatique » si aucun symptôme antérieur ne peut être identifié ou si les symptômes se sont produits il y a plus de 6 mois.
L’AVC ischémique définit « un infarctus du parenchyme du système nerveux central » qui peut être symptomatique, rapidement régressif ou même silencieux. Les AVC ischémiques symptomatiques se manifestent par des signes cliniques de dysfonctionnement global ou partiel du cerveau, de la moelle épinière ou de la rétine, causés donc par un infarctus du système nerveux central et corrélés au site atteint. L’AVC silencieux quant à lui caractérise un infarctus du système nerveux central documenté mais resté asymptomatique.
L’accident ischémique transitoire (AIT) enfin, se définit comme un épisode transitoire de dysfonctionnement neurologique causé par une ischémie focale du cerveau, de la moelle épinière ou de la rétine sans infarctus.
L’évaluation clinique aidée si nécessaire d’un neurologue vasculaire est indispensable chez tous nos patients ; l’objectif sera bien entendu de définir si le patient est ou a été symptomatique plus ou moins récemment. Il faudra aussi et surtout confirmer que les symptômes identifiés sont bien en rapport avec une dysfonction d’un territoire cérébral pris en charge par l’artère atteinte, en d’autres termes que les lésions cérébrales ont bien lieu dans un territoire vascularisé par l’artère sténosée.
Comment évaluer une sténose carotidienne
L’échographie Doppler
L’échographie Doppler des troncs supra-aortiques (EDTSA) n’échappe pas aux règles de tout examen vasculaire : un examen systématiquement complet, bilatéral et comparatif. Les axes artériels suivants doivent être explorés : artères carotides communes, internes et externes ; artères vertébrales dans tous ses segments explorables (V0 à V3) ; tronc artériel brachio-céphalique et artères sous-clavières. L’étude de ces axes se fera dans toutes les modalités (mode bidimensionnel, Doppler couleur, Doppler pulsé) avec l’aide si nécessaire de sondes aux fréquences d’émission différentes. Enfin, pour être complet, l’EDTSA s’accompagnera d’un écho-Doppler transcrânien permettant l’étude du polygone de Willis et de ses variantes anatomiques, l’évaluation du retentissement des lésions extracrâniennes, l’évaluation de la réserve vasomotrice et la détection embolique.
Le bilan dans le cadre d’une exploration de sténose carotidienne se décompose de la façon suivante :
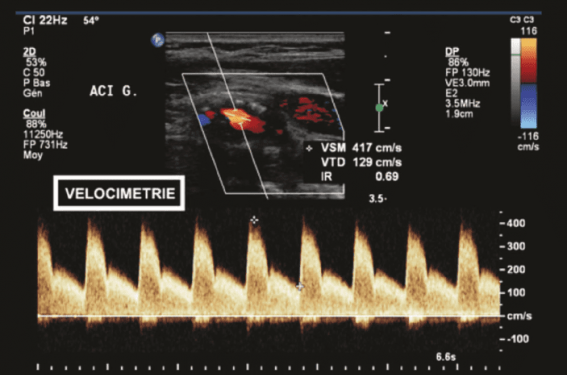
• EDTSA : l’étude de la lumière artérielle (figure 1)
Quantification de la sténose : selon des critères vélocimétriques (le tableau de 9 critères combinés élaboré par von Reteurn et le groupe Neurosonologie est le dernier en date et aussi le plus complet(4)). Nous regretterons seulement que le rapport carotidien ait été dégradé au 9e rang en critère additionnel malgré son utilité et sa pertinence dans bien des situations cliniques quotidiennes. Selon des critères morphologiques : diamètre NASCET, ECST, surface.
Figure 1. Exemple d’évaluation de sténose carotidienne.
Il faut prêter attention à la cohérence des différentes mesures et estimations. La vélocimétrie est en général la méthode d’estimation la plus reproductible et la plus fiable ; encore plus lorsque la plaque est calcifiée. Elle a cependant des limites, notamment en cas de sténose longue, de sténose tandem ou de sténose suboccluse ; dans ces situations, les vitesses ne peuvent s’élever autant qu’elles le devraient.
• EDTSA : l’imagerie de la paroi (figure 2)
Écho-structure de la plaque :
– caractère homogène ou hétérogène ;
– échogénicité : la plaque anéchogène à teneur lipidique élevée sera considérée comme ayant un risque thromboembolique plus élevé. Pour l’analyse d’échogénicité, il est utile de s’aider de logiciels d’analyse automatisée type Gray scale median (GSM), Pixel distribution analysis (PDA) ou encore Virtual histology (VH) ;
– surface de la plaque : régulière, irrégulière, anfractueuse ; visualisation de niche(s) ;
– rehaussement éventuel de la plaque en imagerie d’harmonique avec injection de produit de contraste : signe de néovascularisation (cf. paragraphe Critères additionnels ci-après).
Figure 2. Exemple dans le cas présent d’une plaque postérieure de bulbe ACI hypoéchogène.
• L’écho-Doppler transcrânien
Il permet :
– l’étude du polygone de Willis et de ses variantes anatomiques ;
– la recherche d’athérome intracrânien ;
– l’évaluation du retentissement des lésions extracrâniennes ; voies et qualité de la suppléance ;
– la détection embolique (cf. paragraphe Critères additionnels ci-après) ;
– l’étude de la Réserve vasomotrice cérébrale (cf. paragraphe Critères additionnels ci-après).
• Critères additionnels/recherche de marqueurs de vulnérabilité
– Détection embolique en écho-Doppler transcrânien - « holter embolique »(5) (figure 3).
Figure 3. Le HITS : High intensity transient signal est un signal bref de haute intensité, évocateur de microembole.
Dans différentes études prospectives, la détection embolique par Doppler transcrânien a démontré sa capacité à identifier les patients à haut risque d’événement neuro-vasculaire et à les distinguer de ceux qui tirent meilleur bénéfice d’un traitement médical seul.
Les principaux écueils à la réalisation de ce « holter embolique » restent sa difficulté de mise en oeuvre et la durée du recueil. De nouveaux dispositifs ambulatoires d’enregistrement automatique vont favoriser sa réalisation en pratique clinique quotidienne.
– Étude de la réserve vasomotrice cérébrale en écho-Doppler transcrânien. Lorsque la pression de perfusion cérébrale diminue (suite à une sténose carotidienne serrée par exemple), une autorégulation du débit sanguin cérébral va s’opérer. Cette dernière met notamment en jeu un processus de vasodilatation dite « de compensation ».
En cas de vasodilatation cérébrale impossible (athérosclérose intracrânienne diffuse par exemple) ou au maximum de ses capacités, si la pression de perfusion cérébrale poursuit sa chute (i.e. évolutivité de la sténose, chute de pression artérielle, pression artérielle systolique trop basse), la situation devient critique, le débit sanguin cérébral ne peut être maintenu.
Une augmentation des vitesses moyennes des vitesses maximales de 40 ± 15 % après apnée ou injection intraveineuse d’acétazolamide est considérée comme une réponse normale au test de vasomotricité cérébrale. L’existence de cette réserve objective que nous sommes encore dans la zone d’autorégulation.
En cas de réponse altérée (i.e absence de réserve), le risque ischémique est accru.
– Recherche de néovascularisation en EDTSA imagerie d’harmonique avec injection de produit de contraste)(6).
La visualisation de microbulles au sein d’une plaque est significativement associée à une augmentation des événements cardiovasculaires (infarctus et syndrome coronarien aigu) et des événements ischémiques cérébraux ipsilatéraux.
L’IRM, l’angioscanner, l’artériographie
Pour le parenchyme cérébral, alors que le scanner est plus largement disponible et différencie les AVC ischémiques et hémorragiques, l’IRM est plus sensible dans la détection de l’ischémie cérébrale, en particulier au début de l’AVC.
Pour l’étude vasculaire, et notamment la détection des sténoses carotidiennes, l’angioscanner offre d’excellentes sensibilité et spécificité. Notons que les calcifications sévères peuvent conduire à surestimer le degré de sténose.
L’IRM quant à elle n’est pas gênée par les calcifications vasculaires mais ne les met pas en évidence ; ce qui peut poser problème lorsque le stenting est envisagé. L’emploi d’antennes dédiées en IRM permet également une étude plus fine de la plaque carotidienne.
Notons que dans une métaanalyse, échographie Doppler, IRM et angioscanner étaient équivalents dans la détection des sténoses carotidiennes(7).
Pour ce qui est de l’artériographie, elle n’est que rarement utile à visée diagnostique.
Nous retiendrons :
– lorsque la chirurgie de thromboendartériectomie (TEA) est envisagée, qu’il est recommandé de corroborer l’estimation échographique de la sténose à une IRM ou un angioscanner ou encore à une deuxième échographie dans un centre référent en neurosonologie(1) ;
– lorsque le stenting est envisagé, qu’il est recommandé d’associer l’étude échographique à une IRM ou un angioscanner pour évaluer la crosse aortique ainsi que les circulations extra et intracrâniennes(1).
Conséquences pratiques
Traitement médical optimum chez le patient avec atteinte artérielle périphérique(1)
Le traitement médical optimum dans ce contexte fait appel à toutes les mesures de prise en charge des facteurs de risque cardiovasculaire associant traitement médicamenteux et règles hygiéno-diététiques : arrêt définitif et complet de l’intoxication tabagique, perte de poids, exercice physique régulier, régime alimentaire équilibré, objectif tensionnel < 140/90 mmHg, contrôle glycémique strict en cas de maladie diabétique, objectif de LDL < 0,7 g/l, traitement par statine, et éventuellement traitement antiagrégant (cf. paragraphe dédié). Toutes les mesures suscitées bien que certaines soient régulièrement débattues font l’objet de recommandations de niveau I. L’instauration d’un IEC ou ARAII en première ligne de traitement chez le patient hypertendu avec atteinte artérielle périphérique fait l’objet d’une recommandation de niveau IIa.
Traitement antiagrégant plaquettaire et maladie artérielle carotidienne(1)
• En cas de sténose carotidienne extracrânienne symptomatique, une monothérapie antiplaquettaire au long cours est recommandée (niveau I). Le clopidogrel (75 mg/j) est une alternative chez les patients présentant une intolérance à l’aspirine (75 ou 100 mg/j).
• Il n’y a pas à ce jour d’essai clinique randomisé démontrant un réel bénéfice à la simple antiagrégation dans la prévention des AVC chez le patient avec sténose carotidienne asymptomatique > 50 %.
Cependant, chez ces patients, en l’absence de risque hémorragique élevé, l’aspirine au long cours est recommandée avec un niveau IIa afin de réduire le risque d’AVC et autres événements cardiovasculaires ; le risque d’infarctus du myocarde étant en effet multiplié par deux dans cette population.
• En post-dilatation-stenting, une double antiagrégation sera proposée pendant un mois avec poursuite d’une simple antiagrégation au-delà (recommandation de niveau I).
• Après thromboendartériectomie (TEA), une monothérapie antiagrégante plaquettaire est recommandée (recommantion de niveau I).
Revascularisation des sténoses symptomatiques (dans les équipes aux taux de mortalité/AVC périopératoires < 6 %)(1)
• La chirurgie de TEA est recommandée pour les sténoses sym tomatiques de 70-99 % (recommandation de niveau I).
• La chirurgie de TEA devrait être considérée pour les sténoses symptomatiques de 50-69 % (recommandation de niveau IIa).
• Chez les patients avec sténose symptomatique comprise entre 50 et 99 % et présentant un haut risque chirurgical (anatomie défavorable et/ou comorbidités), le stenting devrait être considéré (recommandation de niveau IIa)
• Chez les patients au risque chirurgical modéré, lorsque la revascularisation est indiquée, le stenting peut être considéré comme une alternative à la chirurgie (recommandation de niveau IIb).
• La revascularisation des sténoses symptomatiques de 50-99 % lorsqu’elle est indiquée doit être pratiquée dès que possible, idéalement dans les 14 jours après le début des manifestations cliniques.
• La revascularisation n’est pas recommandée chez les patients présentant une sténose symptomatique < 50 % (recommandation pourtant de niveau III)
Revascularisation des sténoses asymptomatiques (dans les équipes aux taux de mortalité/AVC périopératoires < 3 %)(1,8-18)
• Chez les patients au risque chirurgical modéré, avec sténose asymptomatique comprise entre 60 et 99 %, la chirurgie devrait être considérée dès lors que l’espérance de vie est supérieure à 5 ans et qu’il y a au moins un critère de vulnérabilité (recommandation de niveau IIa).
• Chez les patients au risque chirurgical modéré dont l’espérance de vie est supérieure à 5 ans et présentant au moins un critère de vulnérabilité, avec sténose asymptomatique comprise entre 60 et 99 %, le stenting peut être une alternative à la chirurgie (recommandation de niveau IIb).
• Chez les patients à haut risque chirurgical, avec sténose asymptomatique comprise entre 60 et 99 %, le stenting devrait être considéré dès lors que l’espérance de vie est supérieure à 5 ans et qu’il y a au moins un critère de vulnérabilité (recommandation de niveau IIa).
Les différents critères considérés comme étant associés à un risque élevé d’AVC malgré le traitement médical optimum chez les patients porteurs de sténoses asymptomatiques sont les suivants(1) :
– critère clinique : antécédent d’AIT ou AVC controlatéral ;
– critère d’imagerie cérébrale : infarctus silencieux ipsilatéral ;
– critères écho-Doppler :
• progression de la sténose > 20 %/1 an,
• détection de HITS en Doppler transcrânien,
• absence de réserve vasomotrice,
• larges plaques (> 40 mm2),
• plaques an-/hypoéchogènes,
• mise en évidence d’une volumineuse plage hypoéchogène juxtaluminale ;
– critères IRM :
• hémorragie intraplaque,
• cœur lipidique nécrotique.
Figure 4. Algorithme décisionnel complet proposé(1).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :







