Valvulopathies
Publié le 06 mar 2012Lecture 7 min
Quels patients traiter par TAVI aujourd’hui ?
La sténose aortique est une pathologie du sujet âgé, dont la prévalence est estimée à au moins 3 % chez les plus de 75 ans, 4 à 5 % chez l’octogénaire. Avec le vieillissement de la population et l’absence de stratégie de prévention efficace, le nombre absolu de patients souffrant de cette maladie devrait doubler d’ici une cinquantaine d’années, atteignant environ 300 000. La mortalité spontanée est de 40 % à 50 % à 1 an chez des patients octogénaires à haut risque chirurgical récusés pour une intervention chirurgicale(1). Les patients opérés tirent un double bénéfice, fonctionnel et en espérance de vie, avec une espérance de vie équivalente à celle des sujets sains de même âge(2). Le remplacement valvulaire transaortique (TAVI : transcatheter aortic valve implantation), expérimenté depuis bientôt 10 ans par A. Cribier, offre une alternative aux patients inopérables ou à haut risque, comme l’a demontré l’étude randomisée PARTNER.
Bien que l’âge ne soit pas considéré comme une contre-indication à la chirurgie de remplacement valvulaire(3), près d’un tiers des patients symptomatiques sont récusés, principalement en raison de leur âge et de la présence d’une dysfonction ventriculaire gauche (DVG), selon l’EuroHeart Survey, et ce, y compris pour des DVG de gravité moyenne (FE 30-50 %). Ce constat est d’autant plus surprenant que ce sont les patients âgés avec dysfonction VG qui tirent le maximum de bénéfice de la chirurgie et que les comorbidités n’ont apparemment que peu d’impact sur la décision opératoire, alors qu’elles influent sur le risque chirurgical et la survie.
TAVI : efficacité démontrée sur la mortalité
Avec plus de 50 000 implantations réalisées à ce jour et 98 % de succès dans le registre français, le TAVI a acquis ses lettres de noblesse. La technique a été largement validée par de grandes études. Dans la cohorte B de l’étude PARTNER(1), (patients récusés pour la chirurgie), cette technique a démontré une réduction très significative de la mortalité comparativement à la prise en charge médicale (HR 0,39 ; 0,27-0,56 ; p < 0,0001) ; dans le groupe A de cette étude, chez des patients à haut risque, le TAVI a pu montrer sa non-infériorité en termes de mortalité comparativement au traitement chirurgical (HR 0,93 ; 0,71-1,20 ; p = 0,60), ce qui a conduit les autorités américaines à admettre cette modalité de remplacement valvulaire aortique chez des malades jugés inopérables.
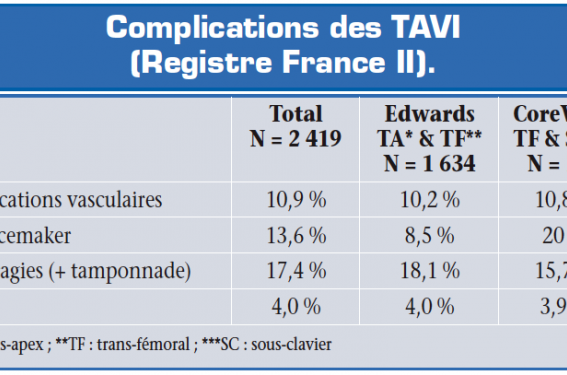
Il reste néanmoins quelques écueils à cette technique, comme le montre le registre France II (Gilard M. ESC Paris 2011) (tableau). L’incidence des autres complications est de 0,2-18 % pour les ischémies myocardiques, < 1 % d’obstructions coronaires, 12-28 % d’insuffisances rénales aiguës chez des patients ayant un EuroScore souvent très bas et pouvant conduire à la dialyse (2,5-7,4 %), parfois une malposition de la prothèse (< 2 %).
Des pistes d’amélioration
L’amélioration des résultats passe en priorité par la courbe d’apprentissage. Les complications vasculaires dépendent du screening des patients, de la maîtrise de la voie d’abord et de sa fermeture qui peut être améliorée par l’emploi de fermetures spécifiques (type Prostar), avec ou sans utilisation d’un ballon d’occlusion ou d’un stent couvert. La voie d’abord fémorale, la moins invasive, est à privilégier, mais d’autres voies complémentaires sont explorées : transapicale, voire sous-clavière. La voie transaortique, très récemment explorée, semble prometteuse quand la voie fémorale est impossible ; elle comporte un moindre risque de saignement et d’infection qu’un accès par le ventricule gauche chez des sujets âgés dont la paroi ventriculaire est fragile. L’évolution va vers un TAVI sous anesthésie locale à 100 %, y compris pour les voies non fémorales grâce à de nouveaux systèmes de fermeture, tel Permaseal qui permet un abord apical direct.
Le screening des patients est fondamental pour réduire les AVC qui, pour moitié, surviennent dans les 24 h postprocédure(5) et touchent plus particulièrement des patients ayant un antécédent d’AVC, dyslipidémiques, tabagiques, hypertendus, diabétiques. Dans ces populations à risque, la protection cérébrale pourrait être améliorée.
Les problèmes de fuite résiduelle, de voie d’abord peuvent être améliorés par le screening anatomo-clinique grâce à l’imagerie en 3D qui permet, en complément des imageries en coupe, une navigation virtuelle préopératoire pour déterminer la nature et le siège de l’anneau, ainsi que la zone de déploiement de la prothèse.
Les valves et le matériel d’implantation ont évolué vers des valves de dimensions variables (plus petites ou plus larges) s’adaptant mieux à l’anatomie des patients, des cathéters et des introducteurs moins traumatiques. De nouvelles prothèses sont attendues, pouvant être intégrées dans des cathéters d’un diamètre inférieur à 18 F, en théorie repositionnables, recapturables, reconditionnables et redéployables, engendrant moins de troubles du rythme.
Les indications évoluent avec l’augmentation prévue des implantations par TAVI chez des patients ayant une dégénérescence de bioprothèse mitrale associée à la sténose aortique. Les indications pourraient être élargies à des patients à risque plus faible, moins âgés et probablement polyvasculaires. L’augmentation des indications passera aussi par la validation de la durabilité de la bioprothèse. Actuellement, la durabilité fonctionnelle de la valve est très satisfaisante à 4 ans. Son coût-efficacité est également prouvé, son coût étant 3-5 fois moins élevé que celui de l’assistance ventriculaire (Reynolds, ACC 2011).
Un bénéfice fonctionnel immédiat
Quatre valves aortiques sont actuellement commercialisées, dont 2 sont réellement utilisées en pratique. La valve Sapien XT Edwards dérive de la première valve mise au point par A. Cribier. La valve, en péricarde de bœuf, est montée sur un stent court de 15 mm de hauteur environ en chrome-cobalt, lequel est délivré comme un stent coronaire qui, une fois déployé, repousse la valve native. La CoreValve Medtronic, en péricarde de porc, est montée sur un stent plus long de 5,5 cm environ en nitinol, qui s’ancre dans l’aorte ascendante et se déplie par retrait d’une gaine. L’efficacité du TAVI avec l’implantation de ces valves fait l’objet d’études en nombre croissant.
C’est l’étude PARTNER avec la valve Edwards Sapien qui a consacré le TAVI(1) :
– chez les patients inopérables, réduction de 20 % de la mortalité absolue comparativement au traitement médical à 1 an, soit une diminution du risque de mortalité de 46 % (p < 0,0001 ; NNT = 5), du risque de mortalité cardiovasculaire de 61 % (p < 0,0001 ; NNT = 4,1), diminution du risque de mortalité toutes causes et des hospitalisations de 54 %. Ces bénéfices persistent à 2 ans (NNT = 3). La qualité de vie est nettement améliorée ;
– chez les patients opérables mais à risque élevé, résultats équivalents à la chirurgie sur la mortalité à 1 an (26,8 vs 24, 2 % pour la chirurgie).
Le TAVI permet une amélioration hémodynamique immédiate avec une diminution significative du gradient moyen de 46 ± 16 à 10 ± 5 mmHg en écho ; la surface aortique se normalise. Ces résultats sont durables, avec un recul de 3 ans dans l’étude PARTNER, de 5 ans dans d’autres études monocentriques.
La mortalité à 1 mois est de 5-10 %, globalement due à la procédure : plus élevée par la voie apicale, comparativement à la voie transfémorale due aux facteurs de risques plus élevés. Les complications à type d’occlusion coronaire devraient pouvoir être évitées grâce à l’évaluation préalable des patients par imagerie. Le risque vasculaire lié à la voie d’accès persiste et relève presque toujours d’un problème de sélection des patients. Quand à la pose de pacemaker, elle concerne principalement les CoreValve, en raison de la conformation plus profonde du stent.
Les données concernant la durabilité sont rares étant donné l’introduction récente de la technique, mais prometteuses. Rappelons que la première patiente ayant bénéficié de la technique a vécu 6,5 ans après l’intervention. Dans les grandes séries (Rouen, Canada et Royaume-Uni), la survie à 1 an est d’environ 80 %, à 2 ans de 74 % et à 3 ans de 61 %. Le TAVI comporte, en outre, l’avantage d’être moins invasif, en évitant la sternotomie, une circulation extracorporelle, la réhabilitation, une anesthésie générale, et se rapproche de plus en plus de l’implantation d’un stent.
Peut-on proposer le TAVI à tous les patients ?
Actuellement, les indications du TAVI doivent se limiter aux patients à haut risque ou inopérables. Son extension à des patients à plus faible risque nécessitera des essais cliniques randomisés.
Grâce au TAVI, le nombre de patients référés au chirurgien a déjà augmenté et la technique continue d’évoluer. Une approche transaortique par l’aorte ascendante est expérimentée depuis 1 an, chez des patients dont les accès périphériques ne permettent pas une approche par voie fémorale, offrant une autre alternative à la voie apicale. Le calibre des désilets est passé de 24-25 F à 16/18 F, hormis pour les valves de gros calibre ; de même, la taille de l’introducteur a été réduite pour la voie transapicale (33 F à 24 F). La valve elle-même est plus compatible avec l’anatomie humaine.
La technique de TAVI est économiquement rentable, ne nécessitant qu’une courte hospitalisation, surtout en regard de la prise en charge d’un malade à haut risque non opéré.
L’expérience acquise depuis le début de la technique montre que certaines complications peuvent être évitées : les fuites paravalvulaires grâce à une meilleure technique de mesure de l’anneau valvulaire et le choix de la prothèse la mieux adaptée ; les troubles de la conduction (surtout fréquents avec la CoreValve) par la mise en place d’un pacemaker post-procédure ; le choix de la voie d’abord en cas d’anatomie vasculaire hostile ; les AVC par la mise en place de dispositifs à type de filtres ; les occlusions coronaires, grâce aux logiciels de reconstruction des images du scanner.
Le choix en faveur de la technique de TAVI tient compte des complications potentielles de la chirurgie de la CEC, prenant aussi en compte l’âge, les antécédents myocardiques et les comorbidités, qui pourraient bénéficier de nouveaux scores de risque plus discriminants. Aussi, même si la chirurgie reste en 2012 le traitement de référence des sténoses aortiques, chaque étape de la procédure restant porteuse de risque, les indications du TAVI vont probablement s’élargir dès lors que les facteurs de complications s’améliorent et que les valves elles-mêmes se perfectionnent.
D’après un atelier organisé par Edwards et avec la participation de B. Iung (Paris), A. Tirouvanzian (Saint-Herblain), H. Eltchaninoff (Rouen) et M. Romano (Massy)
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :