Rythmologie et rythmo interventionnelle
Publié le 22 mai 2012Lecture 9 min
Qu’est-ce que l’incompétence chronotrope ?
O. PIOT, J.-M. SCHOLL, O. PAZIAUD, G. LASCAULT, X. COPIE, Centre Cardiologique du Nord, Saint-Denis
La capacité d’effort est un élément important de la qualité de vie ; l’augmentation de la consommation en O2 est rendue possible par l’adaptation du système cardiovasculaire. Durant l’effort maximal en aérobie chez le sujet sain, le débit cardiaque peut être multiplié jusque 5 fois, parfois plus chez des athlètes d’exception comme Lance Armstrong ou Kilian Jornet. Chez le sujet sain, cette augmentation physiologique à l’effort est due à une augmentation d’environ 2,2 fois de la fréquence cardiaque (FC) et de 0,3 du volume d’éjection ; la différence artérioveineuse augmente de 1,5 fois. L’augmentation de FC jusque 100/min est due à une diminution progressive du frein vagal, puis au-delà de 100/min à l’augmentation de l’activité sympathique. On voit bien là que l’augmentation de la FC est le déterminant le plus important de la capacité de réaliser un effort aérobie soutenu et qu’il n’est pas surprenant que le défaut d’adaptation de la FC à l’effort – l’incompétence chronotrope – puisse être la cause d’une intolérance sévère pour des efforts même modérés.
Comment l’apprécier ?
L’incompétence chronotrope est pourtant un diagnostic souvent méconnu en pratique clinique, probablement à cause de l’absence de définition et de critères diagnostiques standardisés, de facteurs confondants comme l’âge et les médicaments, et de la nécessité de réaliser une épreuve d’effort pour confirmer le diagnostic.
Il y a trois modes principaux d’appréciation de l’incompétence chronotrope (ICh) qui peuvent d’ailleurs s’associer entre eux :
– un mode « clinique » en recherchant à relier une intolérance à l’effort avec une ICh pouvant relever d’un traitement par stimulation cardiaque ;
– un mode « épidémiologique » (le terme d’incompétence chronotrope a été proposé par des cliniciens épidémiologistes qui ont montré qu’elle est un facteur prédictif indépendant d’évènements cardiovasculaires majeurs et de mortalité) en utilisant le dépistage d’une ICh comme un outil pronostique ;
– un mode « physiologique » en réadaptation cardiaque visant à corriger l’ICh modérée fréquente chez des sujets ayant une cardiopathie par une réentrainement adapté.
Le diagnostic peut donc être suggéré par des symptômes (dyspnée d’effort, asthénie d’effort, restriction des activités et du périmètre de vie chez les sujets âgés) qui doivent indiquer la réalisation d’une épreuve d’effort pour évaluer la réponse de la FC à l’effort, mais aussi posé lors de toute épreuve d’effort réalisée pour une autre raison, de dépistage ou en réadaptation, notamment chez l’insuffisant cardiaque.
La définition habituelle de l’ICh est un défaut de réponse cardiaque en termes d’élévation de fréquence à l’augmentation de la demande métabolique. On parle parfois d’insuffisance chronotrope, d’atténuation de la réponse à l’effort, etc. Mais le terme consacré dans les publications et recommandations est « incompétence chronotrope ». Signe de dysautonomie, elle ne peut être évoquée que par l’observation d’un effort significatif fourni par le patient et après arrêt de traitements médicamenteux qui ne sont pas indispensables et qui pourraient y concourir.
Une première cause classique à rechercher est la maladie coronaire dont elle peut être un symptôme. Elle s’observe aussi dans l’insuffisance cardiaque, le diabète, la myocardite, la transplantation cardiaque.
À part le bloc auriculoventriculaire d’effort assez rare, elle est le plus souvent liée à une dysfonction sinusale. Elle peut être le fait soit d’une incapacité à atteindre une FC maximale, soit une FC inadaptée pour un effort sous-maximal, ou encore une instabilité de la FC lors d’un effort soutenu.
Critères diagnostiques
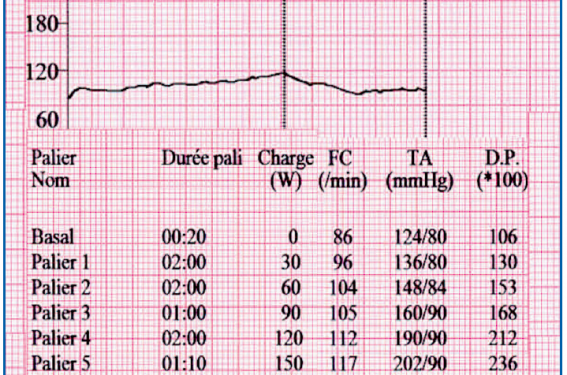
Les critères diagnostiques de l’ICh sont donc obtenus lors d’une épreuve d’effort qui doit être menée dans la mesure du possible jusqu’à l’obtention de symptômes patents pour avoir une valeur (figure 1). Ces critères ne sont pas standardisés, ce qui pose un problème en pratique mais aussi pour analyser et comparer les résultats des études.
Figure 1. Incompétence chronotrope à l’épreuve d’effort. Chez ce patient de 67 ans, présentant une asthénie d’effort inhabituelle installée en quelques mois, l’épreuve d’effort met en évidence une incompétence chronotrope d’effort avec une FC maximale de 121/min au pic de l’effort (150 W), interrompu pour dyspnée et asthénie marquées. Il n’y a pas de maladie coronaire sous-jacente ou de traitement bradycardisant. L’implantation d’un stimulateur cardiaque asservi permettra la correction complète des symptômes.
• En pratique, il y a tout d’abord des critères « durs », utilisés pour valider sans trop de doute l’indication de stimulation cardiaque chez des patients symptomatiques :
– une FC maximale < 100/min en rythme sinusal (s’intégrant dans le contexte de dysfonction sinusale) mais aussi en fibrillation atriale traduisant alors un défaut d’adaptation de la conduction du nœud atrioventriculaire à l’effort ;
– des troubles conductifs d’effort, notamment le BAV d’effort traduisant un bloc infranodal chez un patient n’ayant pas nécessairement de trouble conductif sur l’ECG de repos (figure 2).
Figure 2. Incompétence chronotrope par BAV d’effort. Dès les premières minutes de l’épreuve d’effort chez cette femme de 56 ans se plaignant d’une dyspnée d’effort marquée récente, un BAV II/I apparaît. Cette chute de FC explique la dyspnée qui sera corrigée par l’implantation d’un stimulateur cardiaque. Ce tableau typique ne nécessite pas d’exploration électrophysiologique. Ces blocs AV d’effort peuvent s’observer alors que l’ECG de repos ne montre pas de trouble conductif, témoignant souvent d’une localisation intrahissienne du trouble conductif.
• Pour une fréquence plus élevée mais jugée possiblement insuffisante à l’effort, il faut prendre en compte des facteurs confondants tels que l’âge, la condition physique et les traitements médicamenteux bradycardisants, dont il faut savoir s’ils sont indispensables ou non. Il est alors important d’utiliser des critères quantifiant ce défaut d’accélération par rapport à une accélération théorique attendue. Chez l’adulte, la diminution de la FC maximale à l’effort d’environ 0,7 bpm tous les ans est le changement lié à l’âge le plus évident de la fonction cardiaque associé à une diminution de la capacité maximale d’effort en aérobie.
La fameuse formule de fréquence maximale théorique (FMT = 220 - âge), simple et connue de tous, a été mise au point chez des hommes d’âge moyen en rythme sinusal. La formule de Jones (210 - 0,66 x âge) a été proposée comme plus juste, notamment chez les sujets âgés.
D’autres formules ont été proposées pour d’autres situations : 206 - 0,88 x âge chez la femme, 164 - 0,7 x âge chez les sujets traités par bêtabloquant et ayant une cardiopathie. Il n’y a pas de critère pour la fibrillation atriale.
Le diagnostic d’ICh est posé quand la FC maximale atteinte est inférieure à un pourcentage arbitraire (85 %, 80 %, voire 70 %) de la FMT. Le plus souvent, il est retenu qu’une valeur inférieure à 80 % de la FMT calculée avec la moins bonne formule (220 - âge) signe une ICh. Le regard clinique doit donc être vigilant sur la pertinence de cette valeur dans le contexte particulier d’un patient donné d’autant plus que les formules de calcul de la FMT produisent toutes une déviation standard de l’estimation de 10 à 22 bpm !
• En pratique, la façon la plus simple et complète d’exprimer l’ICh puisqu’elle prend aussi en compte aussi la FC de repos est la réserve de FC (FC max - FC repos/FMT - FC repos), altérée quand elle est inférieure à 80 % (figure 3).
Figure 3. Incompétence chronotrope et relation FC/VO2. Chez ce patient de 65 ans, traité pour une FA paroxystique, et se plaignant d’une dyspnée d’effort inhabituelle, l’épreuve d’effort met en évidence une incompétence chronotrope avec une réserve de FC abaissée à 51 % avec une VO2 cependant normale à 25 ml/kg/mn au pic de l’effort. La relation FC/VO2 est nettement pathologique, typique de l’incompétence chronotrope. Zone bleue : zone normale pour la courbe, zone jaune : zones normales pour FC et VO2 maximales.
• Pour une appréciation plus objective, la mesure concomitante à l’effort des échanges gazeux peut permettre, d’une part, de juger de l’importance de l’effort fourni et, d’autre part, d’évaluer l’ICh en utilisant la relation entre la FC et la VO2 à l’effort (figure 3). Sans rentrer dans les détails techniques, cette méthode développée par Wilkoff permet de savoir si une valeur de FC mesurée à tout moment de l’effort signe une fonction chronotrope normale ou non. De façon générale, les traitements potentiellement bradycardisants devront être interrompus avant l’épreuve d’effort s’ils ne sont pas indispensables. La contribution d’un traitement d’élimination lente comme l’amiodarone à l’ICh devra être évaluée de façon subjective pour pouvoir prendre une décision thérapeutique d’emblée avec les résultats de l’épreuve d’effort. Dans l’insuffisance cardiaque, le traitement bêtabloquant, qui permet une amélioration de la capacité d’effort, ne sera pas interrompu. Selon des études aux résultats parfois contradictoires, il n’a pas d’impact très marqué sur la réponse à l’effort de la FC : les critères diagnostiques d’ICh sont donc ceux déjà exposés.
Une indication de stimulation
• L’incompétence chronotrope symptomatique est une indication démontrée de stimulation cardiaque avec un bénéfice fonctionnel net. Il faut bien sûr éliminer une cause réversible telle que la maladie coronaire ou un traitement médicamenteux bradycardisant qui peut être interrompu (voire supra).
L’appareil implanté est en général un stimulateur double-chambre asservi avec un mode de stimulation respectant au maximum la conduction AV spontanée. Dans le cas particulier de trouble conductif AV d’effort, il faut au contraire programmer une adaptation du DAV à l’effort. Le capteur d’asservissement est le plus souvent un accéléromètre ou un capteur de ventilation-minute, voire l’association des deux, apportant un avantage fonctionnel dans certains cas. Le réglage de l’asservissement (fréquence maximale capteur, pente de réponse, seuil d’activité, temps de récupération) est réalisé lors du suivi, adapté à la perception du patient du degré de récupération de sa capacité d’effort, objectivée si besoin par une nouvelle épreuve d’effort.
• Dans l’insuffisance cardiaque avec FEVG altérée ou conservée, il a été observé jusque 30 % de prévalence d’ICh qui ne peut que contribuer à la dyspnée d’effort. Un remodelage du nœud sinusal et une diminution de densité et de sensibilité des récepteurs bêta pourraient expliquer cette fréquence de l’ICh dans l’insuffisance cardiaque. La réadaptation cardiaque avec un entraînement à l’effort sur plusieurs semaines à mois permet d’améliorer la fréquence maximale à l’effort de 5 à 7 %. L’amélioration de ce paramètre rend compte de 50 % de l’augmentation de la VO2 max. Le bénéfice dans l’insuffisance cardiaque à FEVG conservée n’est pas encore démontré. Dans une étude chez des patients insuffisants cardiaques avec FEVG altérée et resynchronisés, les patients ayant une ICh sévère (FC maximale d’effort < 70 % FMT) obtenaient, avec l’asservissement, une amélioration significative du temps d’effort et du pic de VO2 ce qui n’était pas observé quand l’ICh était moins sévère (FC maximale entre 70 et 85 % FMT). Le bénéfice de la stimulation cardiaque chez des patients insuffisants cardiaques chez lesquels on aurait dépisté par épreuve d’effort une ICh n’est pas démontré à ce jour. L’étude RESET (REStoration of chronotropic compETence in heart failure patients with normal ejection fraction) en cours d’inclusion va permettre d’évaluer le bénéfice de la stimulation asservie chez des patients insuffisants cardiaques avec FEVG conservée et ICh démontrée.
Un facteur de risque cardiovasculaire et de mortalité
Comme la FC élevée de repos, le retard à la diminution de la FC en récupération d’effort, l’existence d’une ICh est un facteur indépendant prédictif d’évènements cardiovasculaires majeurs et de mortalité. Elle a même été récemment reliée à la mortalité non cardiovasculaire par cancer. Les anomalies de réponse de la FC à l’effort révèlent un déséquilibre de la balance sympathovagale et sont des marqueurs de risque cardiovasculaire et de mortalité. Il n’y a pas d’étude d’intervention à partir de ces critères permettant de proposer une prise en charge particulière. Ces données épidémiologiques suggèrent de porter attention à ces critères de FC dans l’analyse des résultats de toute épreuve d’effort pour l’évaluation du pronostic des patients et, en cas d’anomalie nette, de réévaluer la cardiopathie sous-jacente, discuter le dépistage d’un cancer, renforcer le traitement médicamenteux et la prise en charge des facteurs de risque.
En pratique
L’incompétence chronotrope est sous-estimée en pratique quotidienne. Elle est pourtant de diagnostic en général facile par une épreuve d’effort simple, traitable par la stimulation cardiaque asservie et sa prise en charge peut permettre une amélioration nette de la capacité d’effort et la qualité de vie.
Elle est fréquente dans l’insuffisance cardiaque, participant à l’altération fonctionnelle, et peut être en partie corrigée par la réadaptation cardiaque ; l’indication de la stimulation cardiaque dans ce contexte est en cours d’étude.
Son rôle de marqueur de risque de mortalité doit pousser le clinicien à la prendre en compte même si elle est sans conséquence fonctionnelle et révélée par une épreuve d’effort effectuée pour une autre raison.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :







