Rythmologie et rythmo interventionnelle
Publié le 14 avr 2009Lecture 6 min
Ablation de la fibrillation ventriculaire
F. SACHER, M. HOCINI, P. JAÏS, N. DERVAL, M. HAÏSSAGUERRE, Université Bordeaux II – Victor Segalen, Hôpital Cardiologique du Haut-Lévêque, Bordeaux-Pessac
Bien que le défibrillateur automatique implantable (DAI) soit le traitement de choix dans les fibrillations ventriculaires (FV) en l’absence de facteur réversible, le substrat et les facteurs précipitant l’arythmie ne sont pas modifiés. Par ailleurs, certaines extrasystoles ventriculaires (ESV) peuvent être la gâchette initiant les FV. Par analogie à la fibrillation atriale (FA), cela a conduit à éliminer ces ESV initiatrices de FV grâce à l’ablation par radiofréquence (RF).
Cartographie – ablation
Idéalement la procédure est réalisée en période d’orage rythmique afin de cartographier ces ESV initiatrices.
Pour la cartographie, on utilise deux à quatre cathéters multipolaires introduits par la veine fémorale. L’origine des ESV est localisée au site d’activation endocardique le plus précoce ou par topo stimulation (pace-mapping) lorsqu’il n’y a plus d’ESV pendant la procédure. Le réseau de Purkinje périphérique est identifié par la présence d’un potentiel initial fin (< 10 ms) qui précède l’activité locale lente ventriculaire en rythme sinusal de < 15 ms (au-delà les sites fasciculaires sont plus proximaux) (figure 1). La présence d’un tel potentiel devant une ESV définit son origine fasciculaire ; son absence indique une origine myocardique. L’origine de ces ESV est confirmée par leur élimination lors de l’ablation.
Figure 1. Potentiel de Purkinje (*) fin (< 10 ms) précédant le ventriculogramme de < 15 ms en rythme sinusal (RS). Présence de ce potentiel devant les ESV indiquant leur origine dans le réseau de Purkinje.
Caractéristiques des ESV initiatrices
Les ESV infundibulaires sont le plus souvent permanentes et les FV souvent isolées.
L’infundibulum pulmonaire est le site le plus fréquent des tachycardies ventriculaires (TV) sur cœur sain. Leur mécanisme est focal. Elles sont généralement bénignes et peuvent être guéries par une ablation. Toutefois on retrouve dans la littérature des cas de TV monomorphes ou polymorphes infundibulaires malignes dégénérant en FV. Les ESV initiant ces FV ont une morphologie classique (retard gauche, axe inférieur) mais un intervalle de couplage souvent plus court (figure 2).
Figure 2. Patient implanté d’un défibrillateur pour une mort subite récupérée sans étiologie retrouvée. a) L’ECG 12 dérivations montre un doublet et un triplet ventriculaire venant de l’infundibulum pulmonaire. b) FV enregistrée par le DAI qui retrouve un triplet ventriculaire initiant une FV, ce triplet est similaire à celui enregistré sur l’ECG 12D.
Les ESV fasciculaires initiatrices des FV sont très fréquentes en période d’orage rythmique (figure 3) avec de nombreuses FV, puis disparaissent parfois totalement pendant plusieurs mois ou années. Anatomiquement, le système de Purkinje est constitué de fibres spécialisées proches de la face endocardique jusqu’à son arborisation distale d’où il se ramifie dans le myocarde ventriculaire. À droite, il est issu d’une seule branche située dans la partie antérieure du VD ; à gauche au moins 2 hémi-branches (antérieure et postérieure) interconnectées sur une large zone septale sont à son origine. Ainsi, les ESV venant du Purkinje droit sont assez monomorphes (retard gauche axe supérieur) ; celles venant du réseau gauche sont polymorphes (figure 4) mais avec des QRS plus fins (142 ± 9 ms vs 116 ± 14 ms respectivement). Par ailleurs, des temps de conduction différents entre potentiel de Purkinje et myocardique entraînent des morphologies d’ESV différentes. La mise en évidence de salves d’ESV précédées d’un potentiel de Purkinje suggère qu’il puisse conduire au déclenchement d’une FV.
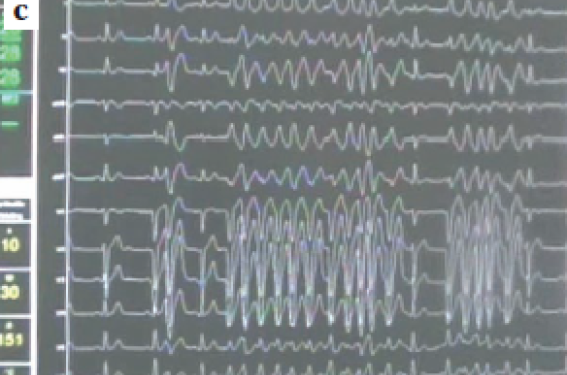
Figure 3. Patient de 40 ans hospitalisé pour syncopes récidivantes sur son lieu de travail. Le bigéminisme ventriculaire sur le tracé (a), a une morphologie évoquant une origine dans le réseau de Purkinje droit avec un intervalle de couplage très court (phénomène R/T). Le patient aura 11 chocs externes sur des FV dans les premières 24 heures (b).
Figure 4. Morphologie typique d’ESV venant du réseau de Purkinje gauche (a) et droit (b). Les ESVs venant du réseau de Purkinje gauche sont fines (116±14 ms), et ont un axe droit, intermédiaire ou gauche. Il s’agit des ESVs d’un même patient. A droite, les ESVs venant du Purkinje droit ont un aspect de retard gauche en V1 et sont habituellement plus large (142 ± 9ms).
Au site d’ablation le potentiel de Purkinje précède l’activation des QRS extrasystoliques de 130 ± 19 ms alors qu’en rythme sinusal il est à < 15 ms (figure 1). Lors de l’ablation, il y a souvent augmentation des ESV et parfois induction de TV et/ou FV (figure 5).
Figure 5. Fluoroscopie de la position des cathéters en OAG (a) et postéro-antérieur (b) lors de l’ablation des ESV venant du réseau de Purkinje droit. Lors du tir sur un site efficace, il n’est pas rare de voir un « échauffement » local avec des salves de TV rapides (c).
Particularités des différents substrats
FV idiopathique.
Dans notre expérience d’ablation de FV idiopathique récidivante (38 patients), les ESV initiatrices des arythmies venaient du tissu de Purkinje (VD chez 16 patients, VG chez 14 ou des deux chez 3) ou du myocarde (5 patients, infundibulum pulmonaire chez 4). Après un suivi médian de 5 ans, 31/38 (82 %) patients n’ont eu aucun nouvel épisode de FV ; 5 des 7 patients ayant récidivé ont eu une nouvelle procédure et n’ont pas refait de FV avec un suivi de 2 ans. Les facteurs prédictifs de récidive étaient l’absence d’arythmie ventriculaire (ESV, salves de TV polymorphes) au moment de la procédure et le polymorphisme (> 5) des ESV initiatrices.
QT long et syndrome de Brugada.
Des observations récentes ont montré le rôle important des ESV du ventricule droit chez les patients atteints de syndrome de Brugada. Kakishita et coll. ont décrit des épisodes de FV récurrents induits par des ESV monomorphes. L’intervalle de couplage (388 ± 28 ms [336-453 ms]) était proche de celui retrouvé dans notre série pour les ESV infundibulaires. Ces ESV monomorphes existaient également isolément. Toutefois, les auteurs n’ont pu établir l’origine des ESV en l’absence d’exploration électrophysiologique.
Dans notre expérience, les ESV initiant les FV dans le Brugada viennent le plus souvent du réseau de Purkinje du ventricule droit ou de l’infundibulum pulmonaire. Réalisées en période d’orage rythmique, ces ablations ont été efficaces chez 5 des 6 patients traités.
Chez les patients avec QT long, les ESV sont plus polymorphes, la difficulté de la procédure plus importante et le succès moindre.
FV post-IDM.
Marrouche et coll. ont publié une série de 29 patients avec cardiopathie ischémique et initiation de FV documentée, dont 21 étaient contrôlés par le traitement anti-arythmique, mais 8 ont continué à avoir de multiples épisodes de FV (52 ± 25 épisodes) malgré un traitement médical maximal. Ils ont réalisé une cartographie du ventricule gauche en voltage afin d’identifier les zones cicatricielles chez les 29 patients et ont pu cartographier les ESV lorsqu’elles étaient présentes.
Chez les 29 patients, toutes les FV étaient initiées par des ESV monomorphes dont l’origine se situait à la limite de la zone cicatricielle.
Ces ESV étaient toujours précédées par un « Purkinje-like potentiel ». Chez 3 patients, il n’y avait pas d’ESV pendant la procédure mais ils ont enregistré ce type de potentiel autour de la zone cicatricielle et ont réalisé l’ablation à ce niveau. Après un suivi de 10 mois, un seul patient a fait un épisode de FV et un a développé une TV monomorphe. Il n’y a pas eu de récidive d’orage rythmique. Bänsch et al. ont également rapporté les cas de 4 patients avec un IDM (2 antérieurs, 2 inférieurs ; 66 ± 8 ans ; FE = 32 ± 15 %) avec FV incessantes initiées toujours par la même ESV (fasciculaire gauche). Des potentiels de Purkinje ont été mis en évidence à l’origine de ces ESV pendant la procédure sur des sites inféro-médians pour les IDM inférieurs et antéro-médians pour les IDM antérieurs. Sur notre série de patients avec myocardiopathie ischémique, nous retrouvons le même type d’ESV (fasciculaire gauche) mais nous observons un plus grand polymorphisme des ESV initiatrices (jusqu’à 10).
FV sur autres substrats.
Des ablations de FV ont été rapportées sur d’autres substrats : insuffisance aortique récemment opérée, amylose et nous avons aussi un patient avec une myocardiopathie dilatée idiopathique. Plus récemment, nous avons identifié un sous-groupe de patients avec FV idiopathique présentant une élévation du point J dans les dérivations inféro-latérales. Chez 8 de ces patients avec FV récidivantes, une exploration électrophysiologique a été réalisée. Lorsque que l’anomalie ECG était limitée aux dérivations inférieures ou latérales, les ESV venaient de cette zone mais, quand l’anomalie était majeure et touchait les deux territoires, les ESV initiatrices pouvaient naître de l’ensemble des deux ventricules. Chez ces 8 patients, 26 ESV différentes ont été cartographiées ; 16 naissaient du myocarde ventriculaire et 10 du réseau de Purkinje. L’ablation a été efficace en éliminant les ESV chez 5/8 patients qui n’ont pas refait de VF avec un suivi moyen de 4 ans ; chez les 3 autres patients, les arythmies ont pu être contrôlées par la quinidine.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité