Publié le 10 mai 2011Lecture 8 min
Thromboses veineuses cérébrales - Quand y penser ? Comment les prendre en charge ?
E. BODIGUEL, O. NAGGARA, E. TOUZÉ, Hôpital Saint-Anne, Paris
La thrombose veineuse cérébrale (TVC) représente 0,5 % de l’ensemble des accidents vasculaires cérébraux (AVC)(1). La diversité des présentations cliniques rend le diagnostic difficile. L’enjeu diagnostique est pourtant majeur car, contrairement aux autres types d’AVC, c’est un traitement anticoagulant qui doit être instauré.
Bases anatomiques et physio-pathologiques
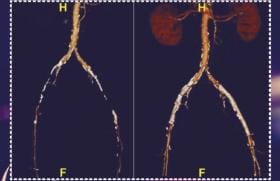
Le retour veineux de l’encéphale (schéma) est assuré : par des veines corticales qui drainent les hémisphères cérébraux et se jettent dans les sinus sagittaux supérieur et inférieur, les sinus caverneux et les sinus latéraux ; par des veines profondes qui drainent les noyaux gris centraux et la substance blanche profonde en se jetant dans la veine de Galien puis le sinus droit ; et par des veines sous-tentorielles qui se jettent dans les sinus latéraux et les sinus pétreux. Il existe des variations anatomiques des sinus veineux intracrâniens : la partie antérieure du sinus sagittal supérieur est souvent hypoplasique ou absente(2) ; l’un des sinus latéraux peut être hypoplasique voire aplasique(3), pouvant mimer une occlusion par thrombose, d’où l’importance diagnostique des signes radiologiques directs de thrombose veineuse (visualisation du thrombus). Les veines et les sinus veineux cérébraux sont dépourvus de valvules, ce qui permet, en cas de thrombose, la mise en jeu d’anastomoses circulant à contre-courant.
Une thrombose veineuse intracrânienne provoque une gêne au retour veineux, responsable d’une augmentation de pression en amont.
Il s’ensuit une augmentation du volume intravasculaire intracrânien et un œdème cérébral, à l’origine d’une hypertension intracrânienne et d’éventuels déficits neurologiques transitoires.
Si la thrombose veineuse n’est pas traitée à ce stade, apparaissent un ou plusieurs infarctus veineux ou hémorragie(s) cérébrale(s), à l’origine de signes déficitaires et/ou de crise(s) épileptique(s).
Anatomie schématique des sinus veineux cérébraux.
Circonstances du diagnostic
Les tableaux cliniques devant lesquels une TVC peut être évoquée sont nombreux.
Les symptômes et les signes de TVC peuvent être soudains ou évoluer sur quelques heures, quelques jours ou quelques semaines)(1,4) (figure 1). Le tableau clinique le plus évocateur associe céphalées, déficit neurologique focal et crise(s) épileptique(s) (tableau 1).
Figure 1. Signes directs de TVC en IRM. Patient de 36 ans, déficit en antithrombine III, céphalées et crise convulsive. IRM une semaine après le début des symptômes.
A. Coupe axiale en séquence pondérée T1. B. Coupe coronale en séquence pondérée T2. C. Coupe axiale en séquence pondérée T2-FLAIR. D. Coupe axiale en séquence pondérée T2 écho de gradient (T2*). E. Séquence 3D écho de gradient T1 après injection de gadolinium reconstruite dans le plan axial. L’occlusion du sinus latéral (flèche) apparaît, au-delà de 3 jours, en hypersignal T1, T2 et FLAIR. En T2, cet hypersignal contraste avec l’hyposignal de flux normalement rencontré, au niveau du sinus sagittal supérieur et du sinus latéral controlatéral. En T2*, l’artefact de susceptibilité magnétique fait apparaître le thrombus en hyposignal profond avec une déformation de l’image augmentant artificiellement les dimensions du sinus latéral. Après injection sur une séquence en écho de gradient T1, rehaussement des parois du sinus, la lumière occluse apparaît en hyposignal.
• Les céphalées peuvent être d’évolution suraiguë (2 à 10 % des thromboses veineuses cérébrales sont révélées par une céphalée en coup de tonnerre, simulant ou révélant une hémorragie méningée(5), aiguë, subaiguë ou chronique, s’intégrant ou non dans un syndrome d’hypertension intracrânienne. Elles doivent faire évoquer le diagnostic lorsqu’elles précèdent les symptômes et signes neurologiques focaux de plusieurs heures à plusieurs jours. Les signes focaux apparaissent soudainement, en quelques heures, ou progressivement (évolution pseudo-tumorale). La ou les crise(s) épileptique(s) est (sont) généralisée(s) ou partielle(s).
• Les troubles de vigilance sont un signe de gravité(6). Ils sont particulièrement fréquents en cas de thrombose veineuse cérébrale profonde (ils sont alors présents chez près de ¾ des patients)(7).
Les modes de révélation plus rares (hémorragie méningée(8), hématome sous-dural(1)) sont autant de pièges diagnostiques que seule la neuro-imagerie permet de déjouer.
Modalités du diagnostic
L’examen de référence est l’IRM(1,2,4)
Le diagnostic repose sur la visualisation directe du thrombus (modifications de signal intravasculaire sur l’IRM) et la démonstration de l’occlusion veineuse (absence de signal en ARM veineuse) (figure 1).
La séquence sans injection la plus performante est le T2*, le thrombus apparaissant en hyposignal marqué, y compris en cas de thrombose veineuse corticale(9) (figure 2).
Figure 2. Thrombose veineuse corticale. Coupe axiale en séquence pondérée en T2*. La séquence en T2* a une sensibilité élevée pour détecter une thrombose veineuse corticale. Le thrombus est en hyposignal en T2* (flèches).
En T1 et T2, un hypersignal au sein de la lumière peut témoigner d’un thrombus. Toutefois, cet hypersignal est absent dans les trois premiers jours(10) et peut être présent en cas de flux ralentis (sinus hypoplasique). Le plus souvent, une injection de chélate de gadolinium est pratiquée et permet de faire le diagnostic d’occlusion veineuse.
La veinographie par résonance magnétique seule ne suffit pas pour poser un diagnostic de thrombose veineuse, car des variations anatomiques, des flux préférentiels peuvent réduire le calibre ou faire disparaître un sinus veineux sur cette séquence. De plus, l’hypersignal T1 du thrombus peut mimer un sinus perméable.
L’exploration du parenchyme cérébral est réalisée par des séquences pondérées en diffusion, FLAIR, et en écho de gradient (séquence dite T2*). Ces séquences peuvent mettre en évidence des lésions parenchymateuses, inconstantes allant de l’œdème isolé à l’hématome cérébral menaçant le pronostic vital. Un infarctus veineux se présente sous la forme d’une plage sans systématisation artérielle, affectant le cortex et la substance blanche, visible en hypersignal FLAIR et T2. En diffusion, ces lésions sont en hypersignal mais avec un coefficient de diffusion apparent qui est le plus souvent augmenté, parfois normal ou diminué. En cas de composante hémorragique, le signal apparaît hétérogène avec des zones d’hypersignal T1 et d’hyposignal en écho de gradient.
Lorsque l’IRM n’est pas accessible
Le scanner céphalique peut montrer une hyperdensité spontanée (sans injection) d’une veine corticale ou d’un sinus veineux. Le veinoscanner intracrânien montre le thrombus au sein de structures veino-sinusiennes (signe du delta)(11,12). Cependant, le scanner est irradiant, nécessite une injection d’iode et est moins performant pour visualiser les conséquences parenchymateuses de la thrombose : hypodensité cortico-sous-corticale (œdème cérébral, infarctus) comportant parfois des zones hyperdenses hémorragiques (figure 3).
Figure 3. Signes directs de TVC. Scanner cérébral sans (A, B) et avec (C, D) injection. Patiente de 33 ans, Patiente de 33 ans, se plaignant de céphalées progressives. Apparition d’un déficit moteur du membre supérieur gauche. A. Hyperdensité spontanée du sinus sagittal supérieur (flèche): signe du triangle dense. B. Rehaussement de la dure-mère de la faux du cerveau et des parois richement vascularisées du sinus sagittal supérieur, contrastant avec l’absence de rehaussement de la lumière thrombosée (flèche) : signe du triangle vide.
L’angiographie cérébrale
Classiquement considérée comme l’examen de référence, l’angiographie numérisée n’est qu’exceptionnellement réalisée à visée diagnostique. Même en cas de thrombose veineuse corticale isolée, elle ne semble pas supérieure à l’IRM multimodalités incluant une séquence en T2* et un volume T1 avec injection.
La valeur diagnostique des D-dimères dépend de la présentation clinique
Devant une suspicion de TVC, les D-dimères > 500 ng/ml ont une sensibilité > 95 % en cas de déficit neurologique focal(13,14). Cependant, environ 25 % des patients ayant une TVC se révélant par une céphalée isolée, ont des D-dimères normaux(14). La sensibilité des D-dimères diminue avec la durée d’évolution des symptômes.
Principes de la prise en charge
Comme pour tout AVC, la prise en charge est réalisée au mieux dans une unité de soins intensifs neurovasculaires, voire en réanimation en cas de coma ou d’état de mal épileptique généralisé convulsif. Les objectifs thérapeutiques sont développés dans les recommandations de l’EFNS publiées en 2006(15) :
• Traitement anticoagulant : par héparine de bas poids moléculaire (180 U anti-Xa/kg/24h) dans les formes non compliquées, ou par héparine de non fractionnée avec dose de charge dans les formes sévères (notamment lorsqu’une intervention neurochirurgicale pourrait être nécessaire).
Il est très important de noter que le traitement anticoagulant doit être mis en œuvre même en cas d’hémorragie cérébrale ou méningée.
• Traitement thrombolytique local ou une thrombectomie mécanique : à discuter en cas d’aggravation sous traitement anticoagulant général ou de coma, lorsque les autres étiologies d’aggravation ont été écartées, mais aucune étude n’a permis d’évaluer le rapport bénéfice/risque de ce traitement(16,17).
• Traitement antiépileptique d’action rapide : indiqué en cas de crise épileptique(18) en raison du risque élevé de récurrence mais aussi du risque d’aggravation de l’hypertension intracrânienne lors d’une crise tonico-clonique généralisée.
• Traitement de l’hypertension intracrânienne parfois indiqué : mannitol intraveineux, ponction lombaire soustractive avant la mise sous traitement anticoagulant, acétazolamide, dérivation de liquide céphalo-rachidien. Les corticoïdes sont inefficaces dans le traitement de l’œdème cérébral secondaire à une TVC.
• Comme pour tout AVC, la prévention et le traitement des complications extraneurologiques de la phase aiguë, la prise en charge rééducative précoce améliorent le pronostic ;
• Enfin, le traitement de l’étiologie (tableau 2) permet de prévenir au mieux la récidive.
Le traitement par héparine est relayé par antivitamine K (INR cible 2-3) à maintenir pour une durée variable selon l’étiologie(15) (tableau 3).
Pronostic
Environ 2/3 des patients récupèrent sans séquelle. Le taux de mortalité et de dépendance est de 15 %(4).
Les facteurs de risque de mauvais pronostic fonctionnel sont un contexte néoplasique, un coma, une thrombose des veines cérébrales profondes et, à un moindre degré, une symptomatologie comportant des troubles cognitifs, le sexe masculin, et une hémorragie cérébrale(6).
À l’opposé, les TVC associées à la contraception orale estroprogestative, à la grossesse, au post-partum et à un traitement hormonal substitutif ont un meilleur pronostic (récupération complète dans environ 80 % des cas)(19).
Le risque de récidive thromboembolique veineuse est de l’ordre de 2 pour 100 patients-années, la moitié des événements (récidive de TVC, thrombose veineuse d’un membre inférieur, embolie pulmonaire) survenant dans l’année qui suit l’arrêt du traitement anticoagulant(20).
En pratique
Les tableaux cliniques devant une TVC sont nombreux. L’association céphalées, déficit neurologique focal et épilepsie est la plus évocatrice.
L’examen de référence est l’IRM (séquence en T2 et en volume T1 avec injection)
Le traitement anticoagulant doit être mis en œuvre même en cas d’hémorragie cérébrale ou méningée.
Le taux de mortalité ou de dépendance est de 15 %.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité