Publié le 11 oct 2011Lecture 8 min
La sténose aortique dans tous ses états
J.-L. MONIN, CHU Henri-Mondor, Créteil

ESC
En l’absence de véritable nouveauté, l’actualité des valvulopathies à l’ESC 2011 a été marquée par un grand nombre d’études qui poursuivent la validation des prothèses aortiques transcathéter (TAVI) ainsi que les premiers résultats concernant le traitement percutané de l’insuffisance mitrale (Mitraclip®). En réponse à cette explosion des techniques interventionnelles, de nombreux travaux rappellent l’excellence des résultats de la chirurgie valvulaire en 2011, qui demeure le traitement de référence pour la plupart des patients.
Le développement du TAVI n’empiète pas sur l’activité chirurgicale
Le CHU d’Erlangen (Allemagne) a comparé les caractéristiques des patients opérés d’un rétrécissement aortique calcifié (RAC) pendant l’année 2007 à ceux opérés en 2009 sachant que l’activité de prothèses transcathéter (TAVI) a été développée dans le centre à partir de 2008. Les résultats démontrent que le nombre de patients opérés reste stable entre 2007 (n = 166) et 2009 (n = 172) et que leurs caractéristiques cliniques (âge moyen, profil de risque opératoire) ne varient pas. Concomitamment, les 55 patients traités par TAVI au cours de l’année 2009 étaient significativement plus âgés (81 ± 5 versus 73 ± 9 ans, p < 0,001) avec un profil de risque plus élevé (EuroSCORE logistique : 37 ± 14 vs 10 ± 9 %, p < 0,001).
En offrant une alternative thérapeutique aux patients non opérables, le TAVI est donc actuellement complémentaire de la chirurgie classique et non concurrent.
Impact de l’atteinte coronaire associée sur les résultats du TAVI
Faut-il traiter les sténoses coronaires significatives (par angioplastie) avant TAVI ? Pour répondre à cette question, 1 368 patients d’un registre allemand ont été étudiés, dont 61 % présentaient des lésions coronaires significatives (64 % de pluritronculaires et 10 % d’atteintes du tronc commun). Les patients coronariens avaient globalement un profil de risque plus élevé, notamment une fraction d’éjection ventriculaire gauche (FEVG) plus basse et un EuroSCORE logistique plus élevé (23 ± 15 vs 17 ± 11, p < 0,0001). Malgré un taux de succès de procédure comparable, le temps de séjour en réanimation était augmenté en cas de maladie coronaire et la mortalité hospitalière significativement plus élevée (9,8 % vs 6,1 %, p < 0,05).
Ces résultats montrent que les sténoses coronaires doivent être prises en charge avant TAVI, compte tenu d’un impact pronostique négatif.
Insuffisance aortique après TAVI : impact sur la mortalité hospitalière
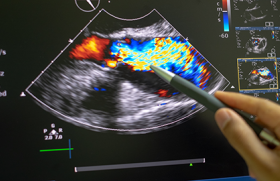
Toujours d’après le même registre allemand de 1 368 patients, l’influence d’une insuffisance aortique (IAo) post-procédure (fuite paraprothétique) (figure 1) a été étudiée. L’âge moyen des patients implantés était de 82 ± 6 ans et la plupart (82 %) ont reçu une prothèse Medtronic CoreValve. L’insuffisance aortique était évaluée par angiographie sus-sigmoïdienne en fin de procédure, après déploiement complet de la prothèse et retrait des guides ou autres cathéters. Une IAo de grade ≥ 2/4 était retrouvée chez 203 patients (15 %) et associée à un taux de mortalité hospitalière significativement plus élevé (14,8 % vs 6,7 %, RR = 2,41, IC : 1,54-3,78). De plus, en cas d’IAo significative, l’amélioration fonctionnelle était compromise : 6 % de patients confinés au lit vs 3 % dans le groupe contrôle (p < 0,05) ; 16 % des patients estimaient que leur état général s’était dégradé après la procédure (contre 7 % dans le groupe contrôle, p < 0,01).
Figure 1. Insuffisance aortique périprothétique après implantation d’une prothèse transcathéter. A. Exemple de fuite périprothétique modérée ; le stent de la bioprothèse Medtronic CoreValve est visible dans l’aorte ascendante (flèches). B. Fuite importante sur une incidence apicale ; large extension du jet Doppler couleur.
Une IAo significative est donc un facteur pronostique péjoratif après TAVI.
Insuffisance aortique après TAVI : impact sur le taux de BNP et le pronostic
Dans une série monocentrique (Hambourg, Allemagne) de 200 patients consécutifs (âge moyen : 80 ± 7 ans, EuroSCORE logistique moyen : 25 %) traités par TAVI (Medtronic CoreValve : n = 15 ou Edwards SAPIEN : n = 46), en fin de procédure, 15 % des patients avaient une IAo de grade ≥ 2/4. Après une augmentation transitoire, on observe une diminution progressive du NT pro-BNP sérique : pré-implantation : 4 701 ± 6 540 ng/l, postimplantation (J + 5) : 6 411 ± 8 361 ng/l vs 1 077 ± 1 130 ng/l à 12 mois. Le taux de mortalité à 12 mois est clairement lié au degré d’IAo postprocédure : 8 % en cas d’IAo < 1/4 vs 16 % en cas de grade 1-2 et 47 % en cas d’IAo de grade ≥ 2 (p = 0,028). De plus, une élévation du NT pro-BNP > 2 000 ng/l après l’implantation est liée à l’augmentation de la mortalité à 6 mois. Cette étude confirme donc l’effet délétère d’une fuite paraprothétique ≥ 2/4 après TAVI, qu’il faut tenter d’éviter par tous les moyens.
Remplacement valvulaire aortique chirurgical en cas d’EuroSCORE > 20 % : résultats contemporains d’un centre expérimenté
Entre 2006 et 2009, 903 patients ont été opérés d’un remplacement valvulaire aortique pour RAC à l’hôpital Universitaire d’Utrecht (Pays-Bas), associé à des pontages coronaires dans 50 % des cas (soit une moyenne de 225 remplacements aortiques par an). L’âge moyen était de 73 ans, l’EuroSCORE logistique de 6,6 %, et 58 % des patients étaient des hommes. Les données de suivi étaient complètes dans 99 % des cas. La mortalité hospitalière globale était de 1,5 % et le taux d’accidents vasculaires cérébraux de 2,1 % ; la mortalité à 5 ans était de 5,2 %. La mortalité à un an était légèrement augmentée en cas de pontages coronaires associés (6,5 % vs 3,6 %, p = NS). Plus important, la mortalité hospitalière (J + 30) effective parmi les 87 patients ayant un Euro-SCORE > 20 % était de 4,6 %.
Ceci rappelle donc les excellents résultats de la chirurgie de remplacement valvulaire aortique dans un centre à haut volume d’activité et la surestimation importante (x 4) du risque opératoire par l’Euro-SCORE.
Maladie de Marfan : valeur seuil pour la chirurgie prophylactique de l’aorte ascendante
Dans la maladie de Marfan (mutation du gène de la fibrilline FBN1), les critères de chirurgie prophylactique de l’aorte sont débattus. Le centre de référence de l’hôpital Bichat (Paris) rapporte les données de 732 patients suivis en moyenne pendant 6 ans. Un traitement bêtabloquant était systématiquement prescrit ainsi que des recommandations adaptées pour la pratique du sport. Le taux global de décès ou dissections aortiques était de 0,17 % par an, significativement relié au diamètre aortique mesuré aux sinus de Valsalva : 0,09 % par an en cas de diamètre < 40 mm vs 0,3 % entre 45 et 50 mm et 1,3 % de risque annuel en cas de diamètre entre 50 et 55 mm (figure 2). Après exclusion d’une patiente ayant entrepris une grossesse malgré un avis médical défavorable, le taux annuel de décès ou dissections aortiques était de 0,05 % en cas de diamètre aortique < 50 mm.
Figure 2. Dilatation importante de la racine aortique chez un patient présentant une maladie de Marfan. Le diamètre aortique > 50 mm est a priori une indication de remplacement chirurgical de l’aorte ascendante compte tenu du risque de dissection.
Les auteurs concluent que ce diamètre (50 mm) est une limite raisonnable pour proposer une chirurgie prophylactique dans la maladie de Marfan.
Rappelons cependant que les recommandations actuelles de l’ESC sont en faveur d’un seuil plus bas (45 mm pour la maladie de Marfan) et que certaines études démontrent l’intérêt d’indexer le diamètre maximal aortique à la surface corporelle, voire à la taille (en mètres).
Délais de consultation en cas de RAC symptomatique : intérêt d’un suivi prospectif
L’équipe de Vienne (Autriche) a comparé les délais de consultation après apparition des symptômes en cas de RAC sévère entre un groupe de 288 patients symptomatiques dès la première consultation et 100 patients initialement asymptomatiques, suivis tous les 6 mois dans une « clinique valvulaire » universitaire. À sévérité hémodynamique comparable (Vmax = 5,1 ± 0,6 m/s, surface aortique = 0,6 ± 0,2 cm2), le délai de consultation était plus long chez les 288 patients symptomatiques d’emblée (351 ± 471 jours) comparativement aux 100 patients suivis tous les 6 mois (88 ± 141 jours, p < 0,001). Parmi les 100 patients suivis et éduqués par la « clinique valvulaire », 21 seulement ont consulté en moyenne 3 semaines après l’apparition des symptômes, les 79 autres ayant attendu la prochaine consultation (délai moyen : 3 mois). Les auteurs concluent sur l’intérêt d’un suivi prospectif hospitalier pour raccourcir les délais de consultation en cas d’apparition des symptômes. On peut également en déduire qu’une étude randomisée sur le bénéfice potentiel de la chirurgie précoce en cas de RAC sévère asymptomatique serait certainement utile.
Facteurs prédictifs de l’implantation d’un pacemaker après TAVI
Dans cette étude multicentrique italienne, une bioprothèse Medtronic CoreValve a été implantée avec succès chez 275 patients qui n’avaient pas de pacemaker (PM) initialement (âge moyen = 82 ± 6 ans, 53 % de femmes et un EuroSCORE moyen de 23 ± 14 %). Un PM a été implanté chez 66 patients (24 %), essentiellement pour bloc auriculo-ventriculaire de haut degré, avec comme facteurs prédictifs indépendants un bloc de branche droit préexistant (RR = 4,27 ; IC : 1,59-11,43) et l’implantation basse de la prothèse (RR = 1,16 par mm ; IC : 1,04-1,29). Par ailleurs, seuls 5 % des patients avec un bloc de branche gauche apparu après TAVI ont nécessité l’implantation d’un PM dans l’année ; l’apparition d’un bloc gauche ne justifie donc pas, a priori, de PM prophylactique dans la plupart des cas.
Dans une autre étude du CHU Henri-Mondor (Créteil), le seul facteur prédictif indépendant pour l’implantation d’un PM était un élargissement du QRS > 128 ms après TAVI (38 % de PM définitif contre 0 % en cas de QRS ≤ 128 ms).
Facteurs prédictifs de l’implantation d’un pacemaker après remplacement valvulaire aortique
Parmi 780 patients consécutifs (âge moyen : 77 ± 4 ans, Euro-SCORE logistique : 10 ± 9 %) opérés d’un remplacement valvulaire aortique pour RAC au Quebec Heart and Lung Institute (Canada), 37 % présentaient des troubles de la conduction en préopératoire (bloc de branche, hémibloc ou BAV du premier degré pour la plupart). Le taux d’implantation d’un PM était de 3,2 % dans cette série, essentiellement pour BAV complet. Le meilleur facteur prédictif d’implantation postopératoire était l’association d’un bloc gauche + BAV du premier degré (RR : 5,82, IC : 1,1-30,9, p = 0,0008).
À noter que l’implantation d’un PM n’augmentait pas la mortalité hospitalière dans cette série (4 % vs 3 %, p = 0,56). Ces résultats rappellent les résultats excellents de la chirurgie valvulaire contemporaine.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité