Publié le 26 jan 2010Lecture 5 min
Nouveautés dans les SCA
Y. COTTIN, Dijon
AHA
Comme pour le Bourgogne, l’AHA 2009 est une année qui a tenu ces promesses, avec beaucoup d’études, de nombreuses réponses mais surtout de nouvelles voies de recherche pour la cardiologie interventionnelle.
Les polymères utilisés pour délivrer le principe actif des stents actifs sont depuis longtemps suspectés de jouer un rôle dans les cas de resténoses, même si leur incidence reste très faible. Deux voies principales de recherche sont actuellement en évaluation clinique : les stents biodégradables ou l’administration du principe actif par l’intermédiaire d’un ballon suivi de l’implantation d’un stent nu.
Étude PEPCAD
L’intérêt du ballon « actif » repose sur quatre concepts :
– une délivrance immédiate,
– une exposition courte,
– des doses plus fortes,
– l’absence de polymère.
Ainsi, le troisième chapitre de la saga PEPCAD (Paclitaxel-Eluting PTCA-Balloon Catheter in Coronary Artery Disease), a été présenté, cette fois comparant le ballon délivrant 300-600 µg de pactitaxel à un stent au sirolimus. Cette étude a randomisé 637 patients présentant une maladie coronaire stable ou instable, ou une ischémie documentée et une lésion sur une artère native entre 2,5 et 3,5 mm de diamètre mais < 24 mm de longueur. Parmi les 312 patients randomisés dans le bras ballon actif (86,8 %), 269 patients ont été suivis à 9 mois avec un contrôle angiographique et 273 patients, soit 84,3 % des 325 patients du bras stent actif (84,3 %). Les patients étaient comparables entre les deux groupes sur leurs données initiales, angiographiques mais également sur les critères d’implantation des endoprothèses.
Pour le critère de jugement principal qui était la perte de lumière interne à 9 mois, le ballon « actif » a été moins performant que le stent actif, avec 0,41 ± 0,51 mm versus 0,16 ± 0,39 mm respectivement (p < 0,001). Mais il faut également souligner que les resténoses aussi bien intrastent qu’intrasegment, étaient également plus importantes avec le ballon actif, avec respectivement 10,0 % versus 2,9 % (p < 0,01) et 13,8 % versus 4,9 % (< 0,001).
Cet essai est négatif, mais il confirme une efficacité certaine de cette technique. Des ajustements sont nécessaires sur les doses, la durée d’application, voire la molécule à utiliser.
PLATO-STEMI
Un second temps fort de l’AHA 2009, a été la présentation des données de PLATO-STEMI qui faisaient suite aux résultats présentés à l’ESC 2009. L’étude PLATO pour PLATelet inhibition and Patients Outcomes a démontré au cours des SCA que le ticagrelor a une efficacité supérieure à celle du clopidogrel dans les SCA, avec une réduction du critère de jugement combiné (mortalité cardiovasculaire, infarctus ou AVC) à 12 mois, respectivement 9,8 % versus 11,7 % (p < 0,003). Le sous-groupe PLATO-STEMI, incluait 8 430 patients, et les auteurs démontrent une réduction significative pour le critère principal dans le bras ticagrelor, 9,3 % versus 11 % (p = 0,02), mais également pour les thromboses de stents prouvées 1,6 % versus 2,5 % (p < 0,01). Mais le point le plus marquant est la tolérance, avec une absence de différence entre les deux bras pour les hémorragies majeures, 9,3 % sous clopidogrel et 9,0 % sous ticagrelor.
Le ticagrelor fait partie de la nouvelle classe dite des cyclopentyl-triazolo-pyrimidines, mais surtout il est le premier antagoniste réversible des récepteurs P2Y12 à l’ADP avec une demi-vie courte (12 heures). De plus, le ticagrelor n’est pas une prodrogue, d’où une efficacité rapide.
L’ensemble de ces caractéristiques expliquent les excellents résultats, mais d’autres questions apparaissent :
– la prise en deux fois par jour est-elle un élément favorisant une mauvaise observance?
– quel résultat par rapport aux doses plus élevées de clopidogrel « CURRENT-like » ;
– quelle évaluation par rapport au prasugrel ? ;
– quelle stratégie sur le long terme ?
Comment tester la réactivité plaquettaire ?
À côté de ces nouveaux antiagrégants plaquettaires, de plus en plus puissants mais surtout avec des variabilités de réponses plus faibles, d’autres stratégies ont été évaluées, en particulier les tests de résistance, dont les objectifs sont la détermination des non-répondeurs avec, comme conséquence, une adaptation thérapeutique.
Ainsi, l’étude POPULAR (Do platelet function assays predict clinical outcomes in clopidogrel pre-treated patients undergoing elective PCI ?) est la première à avoir comparé 6 tests de réactivité plaquettaire chez plus de 1 000 patients consécutifs devant bénéficier d’une angioplastie avec stent. Pour le critère de jugement combiné à 12 mois (décès cardiovasculaire, infarctus du myocarde, thrombose de stent ou accident vasculaire cérébral), seuls trois tests biologiques étaient prédictifs :
– le LTA (Light Transmittance Aggregometry), test réalisé sur du plasma riche en plaquettes, après addition de 5 ou 20 µmol/l d’ADP ;
– le VerifyNow P2Y12, test réalisé sur sang total ;
– le Plateletworks, test réalisé sur sang total, stimulé par l’ADP, avec respectivement des OR (IC95 %) de 2,09 [1,34-3,25] (p = 0,0009), 2,05 [1,32-3,19] (p = 0,001) et 2,53 [1,63-3,91] (p < 0,0001). Il faut également souligner que les auteurs retrouvent les facteurs cliniques classiques prédictifs pour le critère de jugement que sont la FE < 45 %, une insuffisance rénale, des antécédents de pontages aorto-coronariens ou l’âge.
Mais le point majeur de ce travail est qu’aucun test n’apporte d’information pour identifier le risque hémorragique qu’il soit majeur ou mineur.
Au total, beaucoup de questions restent en suspens :
– quel ou quels test(s) utiliser ?
– quelle est la valeur de ces derniers à la phase aiguë ?
– faut-il être systématique ?
– faut-il les répéter ?
– quel est l’impact sur l’adaptation thérapeutique ?
– faut-il les associer à une analyse génétique ?
BARI-2D
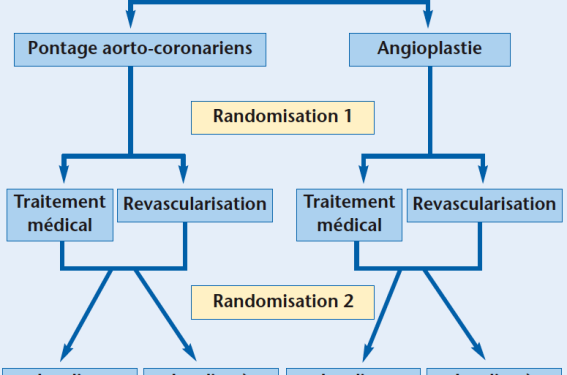
La grande saga, BARI-2D (A randomized trial of therapies for type 2 diabetes and coronary artery disease) a également fait l’objet d’une présentation à l’AHA et d’une publication parallèle dans le New England Journal of Medecine. En effet, le traitement optimal des patients présentant à la fois un diabète de type 2, une coronaropathie stable et des lésions coronaires accessibles à un geste de revascularisation n’est pas encore clairement établi. Le design de l’étude est complexe, les patients étaient dans un premier temps stratifiés en fonction de la stratégie de revascularisation définie par le clinicien (angioplastie ou pontages aorto-coronariens), puis une double randomisation était effectuée :
– dans un premier temps sur la revascularisation ou traitement médical ;
– dans un second temps sur la prise en charge du diabète insuline ou insulino-sensibiliseurs (figure 1).
Figure 1. Coronarographie.
À 5 ans, pour la survie, il n’existe aucune différence significative entre les groupes revascularisations chirurgicales ou angioplasties et le traitement médical optimisé (88,3 % versus 87,8 %, p = 0,97) ; de plus aucune différence n’est mise en évidence selon le traitement du diabète, avec 88,2 % de survie dans le bras insulinosensibiliseurs et 87,9 % dans le bras insuline respectivement (p = 0,89) (figures 2 et 3).
Figure 2. BARI-2 : Survie à 5 ans en fonction de la randomisation.
Figure 3. BARI-2 : Survie sans évènement cardiovasculaire à 5 ans (décès, infarctus du myocarde ou accident vasculaire cérébral) en fonction de la randomisation.
La seule différence mise en évidence est une réduction des événements cardiovasculaires majeurs en faveur des pontages aorto-coronariens par rapport au traitement médical, 30,5 % versus 22,4 % respectivement (p = 0,01).
Enfin, les événements indésirables et les événements indésirables graves ont été comparables entre les groupes, sauf pour les hypoglycémies sévères qui étaient plus fréquentes dans le groupe insuline (9,2 %) que dans le groupe insulinosensibiliseurs (5,9 %) (p = 0,003).
En pratique
BARI-2D confirme les données de COURAGE. En conséquence, chez le coronarien stable et en particulier chez le diabétique, l’optimisation du traitement médical reste la première strate du traitement. En cas de persistance de la symptomatologie, la discussion entre l’angioplastie ou les pontages dépendra des lésions, car BARI-2D ne répond pas à la question…
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité