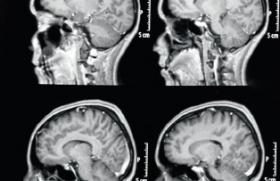
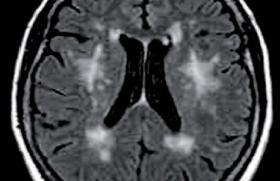
Vasculaire
Publié le 14 déc 2011Lecture 6 min
Stenting de la carotide en 2011 : la publication des dernières études randomisées va-t-elle faire évoluer nos indications ?
B. BEYSSEN, Clinique Labrouste, Paris ; Clinique Ambroise Paré, Neuilly-sur-Seine

Une très forte disparité de la diffusion du stenting carotidien existe en Europe. Le traitement endovasculaire représente 40 à 50 % des revascularisations des sténoses de la carotide en Allemagne et en Italie (soit 8 000 à 10 000 stents par an).
En France, alors que les stents carotidiens sont remboursés depuis septembre 2009, le nombre de procédures reste confidentiel avec moins de 1 000 stentings en 2010 sur un total de 15 000 endartériectomies. Le recrutement concerne essentiellement des sténoses radiques ou des resténoses et certaines sténoses athéromateuses à « risque pour la chirurgie ».
Les publications récentes de plusieurs études randomisées vont-elles faire évoluer les choix thérapeutiques entre le traitement médical seul ou associé à un geste de revascularisation par stenting ou chirurgie ?
Début 2011, 14 sociétés savantes américaines réunies au sein du FDA Circulatory System Devices Panel ont voté majoritairement en faveur d'une extension des indications du stenting carotidien(1).
Des recommandations basées sur des études datant de plus de 20 ans
Le but de la prise en charge des patients présentant une sténose de la bifurcation carotidienne est de prévenir la survenue ou la récidive d’un accident vasculaire cérébral (AVC) ischémique par embolie.
La décision de revascularisation, basée sur les études randomisées comparant la chirurgie au traitement médical des années 1980, dépend du contexte clinique (sténose symptomatique ou non, âge du patient, etc.) et du bilan anatomique (siège et degré de sténose, évolutivité, etc.).
Pour les patients symptomatiques avec une sténose à plus de 50 % en diamètre (accident ischémique transitoire ou constitué), le risque de récidive est majeur dans les premiers jours nécessitant une revascularisation précoce. En revanche, en cas de sténose asymptomatique de plus de 60 % en diamètre, le risque de survenue d’un AVC ischémique est faible (figure 1).
En 2011, un traitement médical adapté (avec en particulier une statine, un IEC et un antiagrégant) associé au contrôle des facteurs de risque cardiovasculaires aboutit à une diminution significative des événements cardiovasculaires(2) avec une baisse significative du risque d’AVC, de décès, d'infarctus du myocarde (IDM) et d'endartériectomie (17,6 à 5,6 %).
Deux fois plus d’AVC après stenting carotidien qu'après chirurgie
Les études randomisées publiées à ce jour(3-6) concernent presque exclusivement des sténoses symptomatiques, alors que les sténoses asymptomatiques représentent la très grande majorité des patients opérés.
Il s'agit de trois études européennes (EVA 3S en France, SPACE en Allemagne et ICSS en Angleterre) et d’une partie de l’étude américaine (CREST, Carotid Revascularization Endarterectomy vs STenting). Leurs conclusions sont identiques, le taux de complication à 30 jours du stenting carotidien est deux fois plus élevé que celui de la chirurgie (figure 2). Il faut noter qu'en 20 ans, le taux de complication de la chirurgie a été diminué par 2 passant de 7 à 3,5 %, alors que l’âge des patients revascularisés a progressé. Il est compréhensible que le traitement endovasculaire d’une plaque instable serrée majore le risque de complication embolique.
Figure 2. Sténoses symptomatiques de la bifurcation carotidienne : chirurgie versus stenting.
Dans l'étude ICSS, 231 patients ont bénéficié d'une étude comparative du parenchyme cérébral en IRM de diffusion avant et après la revascularisation (124 après stenting et 107 après chirurgie). Des lésions cérébrales ischémiques sont présentes dans 50 % des cas après stenting (85 % sont asymptomatiques) alors que ce taux est de 17 % après chirurgie.
Une seule étude randomisée (CREST) a comparé le stenting à la chirurgie (tableau 1) chez des patients présentant une sténose serrée asymptomatique de la bifurcation carotidienne (> 60 % en angiographie, 70 % en ultrasonographie ou 80 % en angioscanner ou en angio-IRM). Le critère primaire de CREST à 30 jours associe les IDM (tableau 2) au classique taux de complication par décès et AVC (homo et controlatéraux). À partir de ce critère, une équivalence entre les deux techniques est rapportée. À moyen terme, le suivi à 4 ans ne montre pas de différence entre les deux groupes sur la survenue d’un AVC.
* Retenu comme artère de jugement principal
Stenting carotidien, les raisons de faire évoluer les indications
Bien que les patients symptomatiques ne soient pas les meilleurs candidats au stenting, des éléments plaident en faveur du traitement endovasculaire :
• La métaanalyse(7) des 3 études européennes (3 454 patients), rapporte un taux d'AVC majeurs à 30 jours faible pour les deux techniques (2,8 % pour le stenting vs 2,1 % pour la chirurgie) sans différence significative (tableau 3).
• Dans la même métaanalyse, le taux de complication à 1 mois est équivalent entre le stenting et la chirurgie (5,7 vs 5,8 %) chez les patients de moins de 70 ans. Au-delà de 70 ans, le taux de complication du stenting atteint 12 % alors que celui de la chirurgie reste stable à 5,9 %.
• À moyen terme, le suivi clinique et anatomique a été étudié dans EVA 3S et dans SPACE. Avec un suivi de 4 ans, aucune différence entre les deux groupes n’apparaît en ce qui concerne la survenue d’un AVC homolatéral ou le taux de décès.
• Le taux de resténose est habituellement estimé deux fois plus élevé après stenting qu’après chirurgie. La publication(8) du suivi de 507 patients de l’étude EVA 3S confirme un taux de resténose > 50 % de 12,5 % après stenting (n = 242) versus 5 % après chirurgie (n = 265). Ce taux est particulièrement faible pour un traitement endovasculaire. De plus, il n'existe pas de différence entre les deux techniques si l’on considère les resténoses serrées à plus de 70 % ou les occlusions (3,3 vs 2,8 %).
L’enjeu principal concerne la place du stenting dans la prise en charge des sténoses athéromateuses asymptomatiques. Quelle que soit la technique de revascularisation, le risque absolu de survenue d’un AVC est particulièrement faible, expliquant la large diffusion du stenting dans plusieurs pays européens. L’analyse des résultats de CREST confirme la pertinence du choix du stenting chez les patients de moins de 70 ans (figure 3). Une étude randomisée (ACST2) comparant les deux stratégies de revascularisation chez des patients asymptomatiques est en cours.
Figure 3. Étude CREST : chirurgie versus stenting carotidien. Résultats en fonction de l’âge.
En France… les recommandations de la HAS
À la demande des sociétés savantes et de l’Assurance maladie, la Haute Autorité de Santé (HAS) a réuni en 2007 un groupe d’experts afin de préciser les indications des revascularisations des sténoses de la bifurcation carotidienne. À la suite à cette évaluation (consultable sur le site : www.has-sante.fr), des recommandations ont été publiées. Elles concernent les indications du stenting carotidien et les conditions de réalisation.
La décision de stenting doit relever d’une décision multidisciplinaire avec notamment un avis spécialisé sur la nécessité de revascularisation et l’avis d’un chirurgien vasculaire.
Différentes circonstances peuvent conduire à envisager un stenting carotidien (selon la fiche de « Bonnes Pratiques Cliniques » éditée par la HAS en mai 2007) :
• Soit l’intervention chirurgicale est contre-indiquée pour des raisons techniques ou anatomiques : sténose inaccessible, trachéotomie, paralysie récurrentielle controlatérale, immobilité du cou, lésions tissulaires sévères (en particulier en cas de resténose postchirurgie ou de sténose postradiothérapie).
• Soit les conditions « médicochirurgicales » du patient sont jugées à risque conduisant à récuser la chirurgie pour les raisons suivantes :
- clinique : insuffisance cardiaque avec FE < 30 %, cardiopathie ischémique instable, valvulopathie sévère, insuffisance respiratoire sévère…
- hémodynamique : occlusion de la carotide controlatérale…
- thérapeutique : traitement par antiagrégants ne pouvant pas être interrompu.
La HAS fait également des recommandations concernant l’opérateur (en particulier la réalisation d’un minimum de 25 procédures) et le centre (salle de radiologie).
En septembre 2009, un accord est intervenu pour le remboursement de plusieurs stents carotidiens. À ce jour, il n'existe pas de code CCAM spécifique. Le renouvellement d'inscription de ces stents, en septembre 2012, est subordonné à la mise en place d’une étude de suivi des patients traités par angioplastie avec stent. La mise en place de ce registre est confrontée à plusieurs problèmes, en particulier l'exhaustivité du recueil des procédures et son financement.
Alors que les recommandations européennes vont élargir la place du stenting carotidien, il est probable qu'une évolution des recommandations en France ne pourra se faire qu'à l'issue de la présentation des résultats de ce registre.
Observations
Cas clinique 1.
Cas clinique 2.
Cas clinique 3.
Cas clinique 4.
Cas clinique 5.
"Publié dans Cath'Lab"
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :