Coronaires
Publié le 21 avr 2014Lecture 8 min
Cardiopathie ischémique chronique : faut-il encore rechercher la viabilité myocardique avant revascularisation ?
P. GUÉRET, Fédération de cardiologie, CHU Henri-Mondor, Créteil
En dépit des importants progrès réalisés dans le traitement de l’insuffisance cardiaque chronique ischémique, la morbidité et la mortalité de cette affection restent élevées. Si l’indication d’une revascularisation chirurgicale est habituellement retenue chez un patient angineux (recommandations de l’ESC de classe Ia en 2010), l’attitude à adopter chez un patient dont les symptômes sont dominés par les manifestations d’insuffisance cardiaque, en particulier la dyspnée, est plus discutée. Les résultats de l’étude STICH, rapportés en avril 2011, ont réactivé les termes de ce débat.
Des études ouvertes non contrôlées aux recommandations
Les travaux originaux de Rahimtoola, puis plus récemment de Vanoverschelde ont bien précisé les concepts physiopathologiques de sidération et d’hibernation myocardiques. Parallèlement, plusieurs méthodes d’imagerie (échocardiographie dobutamine, scintigraphie et plus récemment IRM, voire tomographie à émission de positons) ont montré leur intérêt pour la mise en évidence de cellules viables au sein d’un myocarde globalement dysfonctionnel.
On recense depuis une vingtaine d’années une centaine d’études non randomisées ayant regroupé au total près de 3 000 patients et dans lesquelles la recherche de viabilité a démontré son utilité. Bien que les voies physiopathologiques empruntées varient d’une méthode à l’autre (réserve contractile sous dobutamine, intégrité membranaire en scintigraphie, perfusion-métabolisme pour la TEP et, plus récemment, étendue du rehaussement myocardique tardif après injection de gadolinium en IRM), les performances diagnostiques de ces méthodes sont globalement comparables.
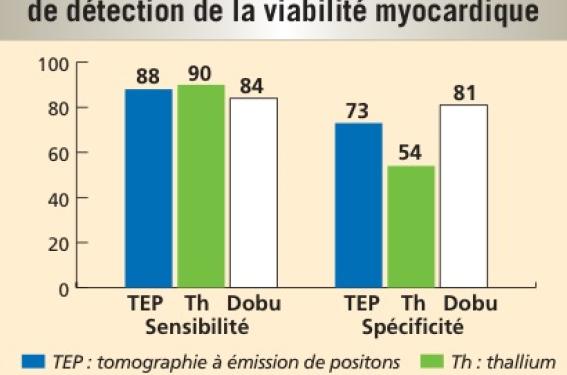
Pour les deux méthodes les plus utilisées actuellement en routine, l’échocardiographie dobutamine est dans l’ensemble un peu moins sensible que la scintigraphie (84% versus 90%), mais plus spécifique (81% versus 54%) (figure 1). En effet, les méthodes qui stimulent la réserve contractile (échocardiographie ou IRM dobutamine) sont plus spécifiques puisqu’elles explorent ce qui sera ensuite le critère de jugement après traitement (évolution de la fraction d’éjection), alors que celles qui donnent des renseignements sur la perfusion ou le métabolisme seront plus sensibles, bien que ces propriétés ne soient pas toujours quantitativement suffisantes pour se traduire par une amélioration de la fonction. Ce point est parfaitement illustré dans une métaanalyse récente sur l’IRM(1) et dans laquelle le critère de rehaussement myocardique tardif du gadolinium est plus sensible que l’étude de la réserve contractile sous dobutamine, mais cette dernière est plus spécifique. La combinaison de ces deux modalités augmente donc la performance diagnostique globale.
Figure 1.
Plusieurs études non randomisées ont montré la relation unissant l’importance de la dysfonction ventriculaire gauche (fraction d’éjection) et le pronostic ainsi que l’intérêt clinique de guider le choix entre revascularisation ou traitement médical sur la présence de cette viabilité cellulaire. Dans une importante métaanalyse rapportée en 2002 par Allman(2) ayant regroupé plus de 3 000 patients avec une dysfonction ventriculaire gauche ischémique chronique (fraction d’éjection moyenne : 32%), il apparaît que si le myocarde est viable, la revascularisation par pontage s’accompagne d’un gain pronostique important : au terme de 2 ans de suivi, la mortalité après pontage est de 3,2% contre 16% sous traitement médical (réduction relative de mortalité de 80%), alors que cette différence n’est plus significative (7,7% versus 6,2%) en l’absence de viabilité myocardique (figure 2).
D’après Allman.
Figure 2.
Dans une revue générale publiée dans Circulation en 2008, Camici(3) a complété la synthèse de ces travaux par l’apport de la tomographie à émission de positons, mais cette méthode est peu utilisée dans cette indication dans notre pays.
Il est important de souligner que l’amélioration de la fonction ventriculaire gauche n’est pas immédiate et que les effets bénéfiques apparaissent le plus souvent quelques mois après la revascularisation. Ils sont d’autant plus retardés que l’altération des cardiomyocytes est sévère et que la fibrose est étendue. Il faut remarquer que certains sous-groupes de patients vont tirer un plus grand bénéfice, surtout lorsque les lésions coronaires intéressent plusieurs vaisseaux ou en cas de comorbidités, en particulier de diabète(4).
Aussi importantes et contributives qu’elles aient été, ces très nombreuses études étaient strictement observationnelles et non randomisées. Cependant, l’ensemble de ces données a été jugé suffisamment convaincant pour que les sociétés scientifiques nord-américaines (ACC/AHA) et européennes (ESC et EACTS) recommandent la revascularisation myocardique en cas de dysfonction ventriculaire gauche symptomatique (dyspnée sévère, fraction d’éjection < 35%) et si la viabilité cellulaire intéresse au moins 10% de la masse myocardique (classe Ib et IIa).
Les études randomisées récentes
Dans l’étude PARR-2(5), les patients avec dysfonction ventriculaire gauche systolique présumée d’origine ischémique ont d’abord été stratifiés pour bénéficier ou non d’une coronarographie, puis randomisés vers une revascularisation guidée ou non par les résultats de la TEP. Au terme d’un an de suivi, aucune différence significative n’a été mise en évidence sur le critère primaire : décès d’origine cardiaque, infarctus du myocarde ou réhospitalisations. Cependant, l’interprétation de cette étude est rendue difficile par la faible adhésion des investigateurs au choix du type de traitement selon les résultats de la TEP, comme prévu par le protocole. De plus, dans deux tiers des cas, les patients ont bénéficié d’un autre test fonctionnel, ce qui a pu modifier l’attitude thérapeutique et expliquer l’importance du cross-over. Mais si l’analyse se porte sur le sous-groupe des patients chez lesquels le protocole a été strictement respecté, la revascularisation guidée par la mise en évidence de viabilité par la TEP s’accompagne d’un pronostic plus favorable.
L’étude HEART(6) s’était fixé pour objectif d’évaluer le bénéfice pronostique d’une revascularisation dont l’indication était guidée par la présence de viabilité (essentiellement par échocardiographie dobutamine) en comparaison à un traitement médical. Globalement, il n’y a pas de différence significative concernant le taux de mortalité entre les deux attitudes thérapeutiques, mais cette étude, qui a été interrompue précocement, souffre d’un très important manque de puissance (138 patients seulement ont été inclus sur les 800 prévus par le protocole).
L’étude STICH(7) rapportée en 2011 est la plus intéressante et a ravivé les débats sur l’intérêt de la détection de la viabilité myocardique avant revascularisation. Brièvement, dans cette étude multicentrique internationale (99 centres, 22 pays), 1 212 patients ayant une cardiopathie ischémique avec dysfonction ventriculaire gauche (fraction d’éjection < 35%) ont été recrutés entre 2002 et 2007. Il s’agit d’un essai randomisé mais bien entendu en ouvert, comparant le bénéfice à long terme de la revascularisation chirurgicale associée à un traitement médical à celui du traitement médical seul. Au terme d’un suivi médian de 56 mois, le critère primaire en intention de traiter (décès toute cause) est neutre, sans bénéfice apporté par la revascularisation chirurgicale (figure 3). Cependant, si l’on s’intéresse aux critères secondaires (mortalité de cause cardiovasculaire ou mortalité toute cause + hospitalisation pour cause cardiovasculaire) ou au groupe des patients revascularisés selon le protocole prévu (sans cross-over), il apparaît un bénéfice statistiquement significatif en faveur du pontage (figure 3). Entre autres critiques apportées, notons que chaque centre n’a inclus que 2 patients en moyenne.
Velazquez. N Engl J Med 2011; 364: 160.
Figure 3.
De plus, cette étude STICH comporte un sous-groupe de patients chez lesquels la présence de viabilité myocardique a été recherchée en échocardiographie dobutamine ou en scintigraphie (ou par les 2 méthodes)(8).
Au terme d’un suivi médian de 5,1 ans, le risque de mortalité est plus faible chez les patients avec viabilité que chez les autres (HR : 0,64 ; p = 0,003) (figure 4), mais en analyse multivariée, le critère de viabilité n’apparaît plus comme un facteur pronostique indépendant. La tendance a un taux de mortalité plus faible en présence de viabilité (37%) qu’en son absence (51%) chez les patients pontés n’atteint pas le seuil de la signification statistique. Cependant, la relation entre la viabilité et le critère secondaire composite décès + hospitalisations reste significative (p = 0,003).
Bonow RO. N Engl J Med 2011; 364: 1617.
Figure 4.
En première approche, les résultats de cette étude sont donc sans appel et fournissent des arguments à ceux qui pensent que la recherche de viabilité myocardique avant revascularisation est devenue inutile. Cependant, à y regarder de plus près, il serait dangereux de généraliser et d’adopter ce point de vue sans nuances car certains éléments d’ordre méthodologique doivent rendre prudent dans l’interprétation de ces résultats. La moitié seulement de la population totale a bénéficié d’une recherche de viabilité (601/1 212 patients). Seules l’échocardiographie dobutamine ou la scintigraphie ont été utilisées et non l’IRM pourtant disponible et déjà largement validée au moment des inclusions. De plus, le choix de la méthode de stress est resté à la discrétion de l’investigateur, et l’analyse des résultats a été menée de façon uniquement binaire (présence ou absence de viabilité). Les caractéristiques cliniques des patients avec ou sans viabilité ne sont pas strictement identiques, pouvant faire penser que l’état des malades sans viabilité serait plus sévère.
Enfin, seulement 19% de la population n’avait pas de viabilité, ce qui a pu influencer la décision thérapeutique, comme le suggère l’importance du cross-over (17% des patients traités médicalement ont finalement été pontés, alors que 9% seulement des patients devant l’être n’ont reçu qu’un traitement médical).
La bonne décision doit être adaptée à chaque cas particulier
Le concept physiopathologique de viabilité myocardique, les méthodes disponibles et leurs performances diagnostiques comparables ainsi que les résultats assez concordants des essais non randomisés sont donc à confronter aux résultats contre-intuitifs de l’étude STICH afin d’alimenter la réflexion. Ils soulignent la difficulté de la décision thérapeutique.
En cas de dysfonction myocardique chronique d’origine ischémique, la revascularisation par pontage est indiscutablement très utile, mais doit être discutée au cas par cas. On peut, en effet, en attendre une amélioration de la perfusion, une prévention de la mort cellulaire, une réduction des troubles du rythme ventriculaire, une atténuation des symptômes et une amélioration du pronostic. Mais il faut également souligner la nécessité de prendre en compte l’ensemble des éléments du dossier, dont le type de symptômes (angor ou dyspnée), l’état anatomique coronaire se prêtant plus ou moins bien à une revascularisation chirurgicale complète et satisfaisante, l’existence de comorbidités, en particulier d’un diabète, et finalement la présence de viabilité myocardique, voire d’ischémie induite par la méthode utilisée. En effet, la difficulté de la décision dans cette population à haut risque justifie une prise en charge globale, sans abandonner la recherche de viabilité, qui a démontré son intérêt par ailleurs.
En dépit de leurs limites qui ont été soulignées, les études randomisées rapportées récemment, et qui étaient très attendues, ont généré de nouvelles questions et des pistes de réflexion concernant la sélection de ces patients pour une revascularisation. L’étendue de la viabilité et non seulement sa présence ou son absence, ou à l’inverse la transmuralité du rehaussement tardif en IRM prédisant l’absence de récupération postopératoire, l’importance de l’ischémie induite par la méthode de stress, l’impact sur le remodelage ventriculaire gauche (en particulier le volume télésystolique)(9), les interactions entre la viabilité et l’importance de la cicatrice fibreuse non viable, l’ancienneté de la dysfonction myocardique par hibernation qui conditionne les délais de l’amélioration de la fonction ventriculaire, tous ces éléments doivent être portés au dossier avant la décision thérapeutique.
Les résultats de l’étude STICH doivent être intégrés dans la discussion et le concept de viabilité myocardique en fait partie. Ne jetons pas le bébé avec l’eau du bain !
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :