Publié le 01 déc 2013Lecture 9 min
Prééclampsie : épidémiologie et facteurs de risque
F. PERROTIN*, C. ARTHUIS*, E. SIMON*, H. KEITA-MEYER**, * CHU Bretonneau, Tours, ** Colombes
La prééclampsie est une pathologie de plus en plus fréquente, tandis que l’éclampsie tend à régresser progressivement. Les facteurs de risque doivent être recherchés lors de la première consultation. Les définitions classiques des complications hypertensives de la grossesse devront probablement être révisées lorsque le profil biologique de la maladie sera mieux connu.
Épidémiologie et facteurs de risque
L’incidence de la prééclampsie (PE) est variable selon les études (en raison de l’évolution de la terminologie). On estime néanmoins qu’elle concerne environ 4,1 % des nullipares et 1,7 % des multipares (d’après les données du registre des naissances en Suède)(1). Ce risque augmente considérablement en cas d’antécédent de PE : il est de 14,7% s’il existe un antécédent de PE, et de 31,9 % s’il existe deux antécédents.
Le taux d’incidence de la PE augmente depuis quelques années (probablement en raison de l’âge plus avancé des patientes et de la plus grande fréquence de l’obésité), tandis que celui de l’éclampsie diminue considérablement (probablement depuis la diffusion du sulfate de magnésium). Les chiffres rapportés dans les grands essais de prévention suggèrent que l’incidence en France est peut-être légèrement inférieureà celle des autres pays occidentaux (et en particulier à celle des États-Unis).
Les facteurs de risque à rechercher lors de la première consultation de suivi de la grossesse(2) sont rapportés dans l’encadré ci-dessous. Par ailleurs, il existe vraisemblablement une hétérogénéité de ces facteurs de risque : certains d’entre eux favorisent les formes précoces de PE (facteurs génétiques et environnementaux), tandis que les autres sont davantage associés aux formes tardives de la maladie (diabète, obésité, grossesses multiples)(3). Pour autant, ces facteurs de risque n’expliquent pas à eux seuls la PE et ne permettent pas de la prédire de façon efficace. C’est la raison pour laquelle on tente actuellement de mettre en place de nouvelles stratégies de dépistage intégrant des facteurs biologiques et le Doppler des artères utérines au 1er trimestre.
Peut-on prédire le risque de complication maternelle de la prééclampsie sévère ?
Les données récentes de la littérature suggèrent que les complications sévères de la prééclampsie pourraient être prédites lors de l’examen initial des patientes. Ce risque est évalué au moyen du score PIERS, et fait l’objet de nombreux débats. Un tel score pourrait permettre de guider la prise en charge initiale de ces patientes.
La PE est l’une des principales causes de décès maternel. Ces décès sont principalement liés à l’éclampsie, à l’hypertension artérielle non contrôlée ou à l’inflammation systémique. Une publication parue dans le Lancet en 2011(4) rapporte un modèle permettant de prédire le risque de morbidité sévère ou de complications mortelles dans les 48 h après l’admission. Il s’agit du modèle PIERS (Pre-eclampsia Integrated Estimate of RiSk). Ce modèle a été élaboré à partir d’une étude internationale prospective et multicentrique (8 centres). Les 2 023 patientes de cette étude présentaient toutes une PE et 106 d’entre elles ont présenté une complication sévère dans les 48 h. Le modèle était élaboré pour prédire les complications suivantes : mortalité, dysfonction hépatique, score de Glasgow < 13, accident neurologique, décollement de rétine, insuffisance rénale, thrombopénie sévère, transfusion, hypertension sévère non contrôlée, œdème pulmonaire et ischémie myocardique. Les paramètres permettant de prédire de tels événements dans les 48 heures sont rapportés dans le tableau ci-dessous. De façon pratique, un calculateur est disponible en ligne (gratuitement) et permet de connaître ce risque pour chaque patiente(5). Ce score doit toutefois être interprété avec prudence, car ses performances prédictives doivent encore faire l’objet d’évaluations. Néanmoins, le modèle de PIERS semble prometteur d’après les données les plus récentes de la littérature(6).
Peut-on encore faire confiance à l’aspirine en prévention primaire ?
Le traitement préventif par aspirine à faible dose ne présente aucun bénéfice lorsqu’il est débuté après 20 semaines d’aménorrhée. Dans les populations à haut risque vasculaire, l’instauration d’un tel traitement au premier trimestre réduit le risque de prééclampsie.
Dans la PE, on observe un déséquilibre de la balance throboxane/prostacycline endothéliale, ce qui majore la vasoconstriction et l’agrégation plaquettaire. Parallèlement, la vascularisation utéro-placentaire est réduite. L’acide acétylsalicylique (ASA) inhibe de façon définitive la cyclooxygénase 1, ce qui provoque l’inhibition du thromboxane A2. Ainsi, on observe une diminution du nombre de plaquettes, une production endothéliale d’acide nitrique (par acétylation de la NO synthétase) et la réduction de la pression artérielle (induite par l’angiotensine II).
L’aspirine est efficace pour la prévention primaire de la PE. Actuellement, ce traitement est prescrit aux patientes présentant un antécédent de PE. Son intérêt est démontré quand elle est instaurée de façon précoce au cours de la grossesse (avant 20 SA). Par ailleurs, l’effet semble variable selon l’horaire de la prise de l’ASA. Des études en chronobiologie montrent que l’effet est plus important quand la prise a lieu à distance du réveil.
Actuellement, le traitement préventif n’est pas proposé aux patientes nullipares, alors que ces dernières constituent une population à risque intermédiaire, surtout si des anomalies du Doppler utérin sont identifiées. Par définition, les nullipares ne présentent pas d’antécédents de PE ; pourtant, l’incidence de cette pathologie est plus élevée dans cette population.
Jusqu’à présent, de nombreux essais de prévention ont été menés avec l’aspirine. En 2007, la revue systématique de la Cochrane Collaboration concluait à la nécessité de mener des essais de prévention sur des populations mieux définies et sur des effectifs plus importants (jusqu’à présent, la population des études était très hétérogène pour l’âge gestationnel à l’instauration du traitement, pour les doses d’ASA et pour le type de population). C’est la raison pour laquelle un essai randomisé national est en cours (le nombre d’inclusions prévues est de 5 000). Celui-ci évalue l’intérêt de l’aspirine dans la prévention de la PE et de l’hypotrophie néonatale. L’étude concerne des nullipares ayant des notchs utérins bilatéraux (≥ grade II) ou des index de pulsatilité des artères utérines > 1,7 au premier trimestre de la grossesse (figure). Dans la littérature, le bénéfice d’un tel traitement n’est toujours pas connu dans cette population de nullipares à risque. L’essai PERASTUN permettra enfin de répondre à cette question.
Plan expérimental de l’étude randomisée évaluant l’intérêt de la prévention de la prééclampsie et de l’hypotrophie néonatale par l’aspirine à faible dose chez les nullipares.
• Askie LM et al. Antiplatelet agents for prevention of preeclampsia: a metaanalysis of individual patient data. Lancet 2007 ; 26 ; 369 : 1791-8.
• Duley L et al. Antiplatelet agents for preventing pre-eclampsia and its complications. Cochrane Database Syst Rev 2007 ; (2) : CD004659.
• Roberge S et al. Early administration of low-dose aspirin for the prevention of preterm and term preeclampsia: a systematic review and meta-analysis. Fetal Diagn Ther 2012 ; 31 : 141-6.
Faut-il faire un dépistage de la prééclampsie au premier trimestre ?
Le dépistage précoce de la prééclampsie permettrait de mieux stratifier le niveau de risque vasculaire des patientes afin de choisir le type de suivi de la grossesse. Actuellement, on s’oriente vers un dépistage combiné fondé sur des facteurs de risques cliniques, sur le Doppler utérin et sur des marqueurs biologiques.
La prééclampsie (PE) est définie par une hyper tension artérielle associée à une protéinurie à partir de 20 semaines d’aménorrhées (SA) chez une patiente préalablement normo-tendue. En France, elle touche 1 à 3 % des multipares et 5 à 7 % des primipares. Elle est associée à une morbidité importante et constitue la seconde cause de mortalité maternelle avec 10 à 15 % des décès, notamment en cas de PE sévère ou précoce (avant 32 SA). Dans plus d’un tiers des cas, on retrouve un retard de croissance intra-utérin (RCIU) associé qui est responsable d’une mortalité néonatale 5 à 30 fois supérieure à celle des enfants nés à terme en l’absence de PE.
La fréquence et la gravité de la PE suffisent à justifier un dépistage en population générale. Ce dépistage précoce permettrait, d’une part, de mieux stratifier le niveau de risque des patientes et d’améliorer leur orientation et, d’autre part, d’agir sur les facteurs étiologiques d’insuffisance placentaire. Les tests prédictifs dont nous disposons actuellement sont l’examen clinique, la recherche d’antécédents personnels ou familiaux, le Doppler des artères utérines et les marqueurs biologiques.
Le Doppler utérin
Le Doppler des artères utérines réalisé entre 11 et 13+6 SA constitue un test prédictif des pathologies vasculo-placentaires. Dès 1997, Harrington et coll. ont montré que le risque de PE est multiplié par 22 en cas de notch bilatéral entre 12 et 16 SA.
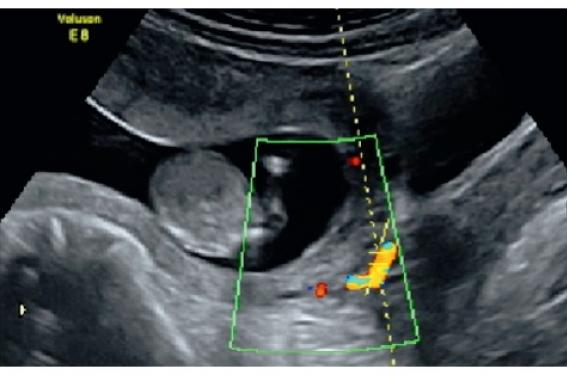
La voie abdominale permet de mettre en évidence le spectre de l’artère utérine dans la plupart des cas. Le recours à la voie vaginale n’est nécessaire qu’en cas de difficultés techniques (indice de masse corporelle élevé). La technique utilisée au 1er trimestre est différente de celle du 2e et du 3e trimestre, où l’enregistrement du spectre de l’artère utérine se fait en regard de la pseudo-division avec l’artère iliaque externe. Entre 11 et 13 SA, le signal Doppler se mesure en mode triplex sur la partie verticale de l’artère utérine juste au-dessus de la crosse de l’artère (figure 1).
Figure 1. Coupe parasagittale de l’utérus passant par le col utérin et permettant de visualiser l’artère utérine à la hauteur de l’orifice interne du col utérin. La mesure est obtenue en mode triplex avec un angle d’insonation inférieur à 30°.
Afin d’obtenir une meilleure reproductibilité, 8 critères d’évaluation ont été définis : le site de mesure doit se trouver à la hauteur de l’orifice interne du col sur une coupe parasagittale de l’utérus et l’angle d’insonation doit être inférieur à 30°. On doit enregistrer 3 à 5 complexes, avec un réglage satisfaisant du gain, une vitesse systolique > 60 cm/s et une PRF bien réglée (spectre occupant les deux tiers de la hauteur de la bande spectrale). Enfin, l’interprétation du grade du notch utérin doit être correcte (figure 2).
Figure 2. Interprétation qualitative du spectre Doppler de l’artère utérine. Classification des incisures protodiastoliques ou notch en 4 grades.
Performances du Doppler utérin
Le Doppler utérin a été largement étudié dans la population générale. Les index de mesure quantitatifs sont l’index de résistance (IR) et l’index de pulsatilité (IP). L’interprétation qualitative est définie par le grade de l’incisure protodiastolique. Entre 11 et 13 SA, les modifications de la circulation utéro-placentaire sont incomplètes, pouvant expliquer une plus faible performance du Doppler des artères utérines. Selon les auteurs, un notch bilatéral est présent dans 30 à 55 % des cas avant 14 SA, puis régresse. La sensibilité du notch bilatéral des artères utérines varie de 45 à 75 %. Ainsi, la progression de l’invasion des artères spiralées par les cellules trophoblastiques au cours de la grossesse explique la diminution de l’IP entre le 1er et le 3e trimestre et la disparition possible du notch.
En cas de PE ou de RCIU, il est fréquent d’identifier un notch utérin bilatéral et des index élevés. Ainsi, ces paramètres permettent de dépister des patientes à risque vasculaire parmi la population générale.
Les marqueurs biologiques
Les facteurs angiogéniques sont le sFlt-1 et le PlGF. Une élévation du rapport sFlt-1/PlGF est associée à un risque majoré de PE. Un taux de la PAPP-A < 0,25 MoM est prédictif de PE. De nombreux candidats peuvent prédire le risque vasculaire ; néanmoins, le choix des marqueurs les plus pertinents n’est pas encore validé.
En pratique
Le Doppler utérin est une méthode rapide, non invasive et sans surcoût pour l’évaluation de la perfusion utéro-placentaire. Au 1er trimestre, le Doppler utérin est sensible mais peu spécifique. Il permet de discriminer un groupe de patientes à haut risque vasculaire, en population générale. Ces patientes pourraient bénéficier d’un traitement préventif par aspirine et d’une surveillance clinique et échographique renforcée.
Actuellement, le dépistage précoce de la PE s’oriente vers une stratégie combinée incluant le Doppler utérin et les marqueurs biologiques.
• Fouché CJ et al. Gynecol Obstet Fertil 2012 ; 40 : 194-6.
• Harrington K et al. Ultrasound Obstet Gynecol 1997 ; 9 : 94-100.
• Martin AM et al. Ultrasound Obstet Gynecol 2001 ; 18 : 583-6.
• Poon LC et al. Prenat Diagn 2010 ; 30 : 216-23.
"Publié dans Gynécologie Pratique"
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité