Valvulopathies
Publié le 16 oct 2018Lecture 9 min
L’échographie d’effort a-t-elle un intérêt dans l’insuffisance mitrale ?
Catherine SZYMANSKI, service de cardiologie, CHU Amiens-Picardie
L’échocardiographie Doppler a révolutionné la mise au point de l’insuffisance mitrale (IM) permettant d’identifier l’étiologie, de préciser le mécanisme, de quantifier de manière fiable le volume régurgité et la surface de régurgitation et d’apprécier le retentissement hémodynamique au niveau du ventricule gauche et de la circulation pulmonaire(1,2). Jusqu'à il y a quelques années, cette méthode n’avait jamais été utilisée pour caractériser les modifications dynamiques de l’IM. L’échocardiographie d’effort est l’examen de choix pour quantifier et évaluer ces variations.
Évaluation à l’effort de l’insuffisance mitrale fonctionnelle
L’IM fonctionnelle n’est pas réellement une valvulopathie mais plutôt la conséquence valvulaire d’une dilatation et d’une dysfonction ventriculaires gauches dues au remodelage ventriculaire. Elle survient en l’absence d’anomalie structurelle et organique de l’appareil valvulaire mitral. Elle constitue une complication de l’insuffisance cardiaque secondaire à une maladie coronaire chronique ou à une cardiomyopathie dilatée idiopathique(3). Sa présence est prédictive d’événements cardiovasculaires avec un doublement de la mortalité tardive et d’accès d’insuffisance cardiaque(4-6). L’IM ischémique est le résultat d’un déséquilibre entre les forces agissant sur les feuillets mitraux en systole : augmentation des forces de traction avec restriction des mouvements des feuillets mitraux causée par le déplacement postérieur et apical d’un ou des 2 piliers, diminution des forces ventriculaires gauches (VG) permettant de fermer la valve mitrale (dysfonction VG)(7-9) (figure 1).
Figure 1. Forces de traction accrues (secondaires à la distorsion ventriculaire gauche et au déplacement apical et postérieur des piliers) et forces de fermeture (forces générées par le ventricule gauche au cours de la systole pour fermer les feuillets valvulaires). Dans cet exemple, la valve mitrale apparaît déformée en toile de tente. La traction excessive sur les feuillets valvulaires s’associe à des forces de fermeture réduites.
Sur le plan échographique, cette IM est associée à une anomalie de la contractilité segmentaire de la région adjacente au pilier et une restriction systolique des mouvements valvulaires prédominant sur le feuillet postérieur mais pouvant s’étendre sur le feuillet antérieur, donnant un aspect caractéristique avec une zone de cassure qui est le signe « de la mouette », liée à une traction excessive par les cordages secondaires sur le feuillet antérieur(10). Sur le plan mécanistique, c’est la distorsion régionale ischémique VG qui aboutit à un déplacement apical et postérieur du pilier naissant de la zone de nécrose, ce qui accroît la tension exercée sur les feuillets valvulaires entraînant une déformation en toit de tente de l’appareil valvulaire à l’origine d’une restriction des mouvements systoliques de fermeture de la valve mitrale. Les déterminants de la régurgitation sont représentés par le remodelage VG régional et la déformation de l’appareil valvulaire mitral qui peuvent être quantifiés par des paramètres tels que la distance de coaptation, la surface sous la tente (aire délimitée par le corps des feuillets valvulaires et le plan de l’anneau mitral)(8-11).
Une caractéristique importante de l’IM fonctionnelle est son caractère dynamique. Parmi les différentes méthodes de provocation, l’échocardiographie d’effort est la méthode la plus physiologique pour l’étudier.
Le nombre important de paramètres à obtenir requiert d’utiliser une table appropriée, munie d’un pédalier, afin que les divers enregistrements nécessaires soient obtenus au cours de l’effort et non pas seulement pendant la phase de récupération. La surface de l’orifice régurgitant (SOR) de même que le volume de régurgitation sont obtenus pendant l’effort avec une excellente reproductibilité(12). Les variations inter-observateurs et intra-observateurs sont faibles. La corrélation entre les mesures obtenues à l’effort selon la méthode PISA (Proximal isovelocity surface area) et la méthode du Doppler volumétrique est excellente.
Les méthodes PISA (étude de la zone de convergence) et Doppler volumétrique (calcul des débits antérogrades au niveau des orifices mitral et aortique) permettent d’étudier les variations du degré de la régurgitation mitrale induite par l’effort. Les changements du volume régurgité sont très variables d’un patient à l’autre et ne sont pas prédits par le degré de régurgitation mitrale au repos(7).
Au repos, l’IM ischémique est considérée comme sévère lorsque la surface de l’orifice régurgitant est > 20 mm2 ou lorsque le volume régurgité est > 30 ml(6).
Au-delà de ces seuils, le pronostic des patients est plus sombre. Les patients dont la surface de régurgitation diminue à l’effort ont une survie à moyen terme au-delà de 4 ans excellente. Par contre, la mortalité est largement accrue chez les patients dont la surface de l’orifice régurgitant augmente de plus de 13 mm2. Chez de tels patients, la mortalité sur un suivi de 5 ans est quadruplée. La morbidité est également majorée comme en témoigne un taux beaucoup plus élevé d’hospitalisation pour décompensation cardiaque(13,14). La sévérité de l’IM au repos contribue de manière indépendante aux risques de décès mais n’est pas associée comme paramètre indépendant pour prédire la survenue d’hospitalisation.
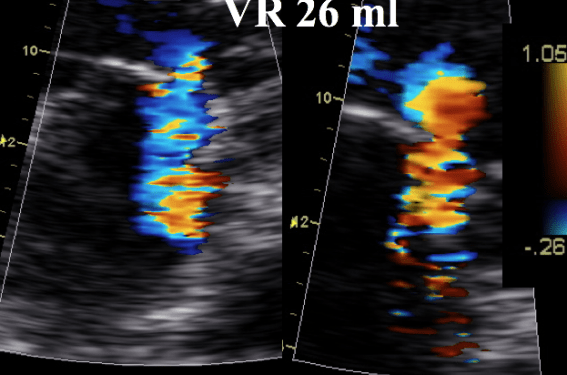
Si on étudie une population importante, on constate qu’au moins 30 % des patients majorent leur IM à l’effort, que 20 % la diminuent, que les variations sont négligeables dans la moitié des cas. Celle-ci est importante dans près de 30 % des cas : majoration de la SOR > 13 mm2. Cette augmentation de la SOR (figure 2) dépend surtout de l’aggravation de la déformation de l’appareil valvulaire mitral (augmentation de la surface sous la tente, expansion systolique de l’anneau mitral) et des modifications de la relation tridimensionnelle entre l’anneau mitral et les piliers — remodelage régional de la partie basale du ventricule gauche(7). Ces changements résultent très rarement d’une ischémie myocardique induite et sont, au moins en partie, le résultat d’une désynchronisation dynamique à l’effort de la base du VG(15).
Figure 2. Exemple d’augmentation significative du degré de la régurgitation mitrale au cours de l’effort. La SOR, le rayon de PISA et la surface sous la tente (augmentation de la surface sous la tente, surface rouge) augmentent nettement au cours du test.
Ce caractère dynamique de l’IM contribue à une limitation fonctionnelle et à une dyspnée d’effort. Cette augmentation de la SOR s’accompagne souvent d’une augmentation du niveau de pression artérielle pulmonaire systolique(16) (exprimé par le gradient transtricuspide) et d’une diminution ou d’une inadaptation du débit cardiaque à l’effort. Cette chute du débit cardiaque à l’effort est inversement corrélée à l’augmentation de la dispersion ventriculaire qui est à l’origine de la désynchronisation ventriculaire. L’augmentation de la SOR permet de mieux séparer, sur le plan clinique, les patients qui interrompent le test d’effort pour dyspnée (cercles rouges, figure 3) par rapport aux variations du gradient de pression transtricuspide qui est plutôt distribué de manière hétérogène et qui ne permet pas de faire la distinction (ceux qui interrompent pour dyspnée versus ceux qui interrompent pour fatigue)(16). Lorsque l’IM est légère dans les conditions basales, et que l’augmentation de volume se fait de manière brutale sur une oreillette gauche peu compliante, ou lorsque les mécanismes de compensation pulmonaires sont altérés, la transmission de pression au lit vasculaire pulmonaire peut générer un œdème aigu du poumon (OAP)(13). L’augmentation concomitante à l’effort de la surface d’orifice régurgitant et de la pression artérielle pulmonaire permet d’identifier les patients qui risquent de développer un œdème pulmonaire aigu.
Figure 3. Corrélation entre les variations de la surface de l’orifice régurgitant (SOR) au cours de l'effort estimées par la méthode PISA (Proximal isovelocity surface area) et les variations du gradient de pression transtricuspide (GTT) en fonction du motif d’arrêt de l’effort, fatigue (cercles noirs) ou dyspnée (cercles rouges).
D’après Piérard et al. N Engl J Med 2006 ; 354 : 871-3.
Dysfonction VG systolique et IM ischémique
Dans une étude, ont été comparés 2 groupes de patients ; un groupe de patients ayant présenté un OAP récent et un groupe de comparaison de patients appariés pour l’âge, le sexe, le degré de dysfonction VG et l’IM dans les conditions de repos. Les patients ont été soumis à un échocardiogramme d’effort quelques jours après avoir présenté un épisode d’OAP. Par rapport au groupe de comparaison, ces patients avaient une augmentation plus importante tant du degré de régurgitation que du niveau de pression artérielle pulmonaire(15).
L’augmentation importante de l’IM à l’effort est corrélée à une augmentation rapide du taux sérique du peptide natriurétique de type B.
Les variations du volume éjecté doivent également être mesurées ; l’augmentation de la sévérité de l’IM est, en effet, corrélée à une faible augmentation ou à une chute du volume éjecté pendant l’effort. La pression artérielle systolique pulmonaire peut également être estimée pendant l’effort. Les variables indépendantes associées aux valeurs de pression artérielle pulmonaire à l’effort sont la surface de l’orifice régurgitant obtenue pendant l’effort de même qu’une fraction d’éjection ventriculaire gauche faible pendant l’effort(17). L’augmentation du volume de régurgitation à l’effort est le seul paramètre indépendant qui permette de prédire une modification induite par l’effort de la pression systolique artérielle pulmonaire.
Chez environ 20 % des patients, la SOR diminue à l’effort, s’expliquant en partie par la resynchronisation spontanée ventriculaire, qui s’observe aussi chez les patients aux antécédents d’infarctus inférieur non transmural, où il existe un recrutement d’une réserve contractile des segments postéro-basaux(7). Ce type de patients présente une survie qui est similaire à ceux qui ont peu de variation du degré de la régurgitation au cours de l’effort.
Évaluation à l’effort de l’insuffisance mitrale organique
L’IM organique se distingue de l’IM fonctionnelle par une atteinte, le plus souvent dégénérative, de feuillets valvulaires. Les principes de la prise en charge de l’IM organique répondent à ceux de toute valvulopathie organique. L’intervention chirurgicale est formelle en cas de fuite sévère symptomatique.
Le problème actuel est de définir le moment optimal de la chirurgie pour les patients asymptomatiques avec fuite mitrale sévère.
La chirurgie est recommandée en cas de mauvaise tolérance ventriculaire gauche (dilatation VG), fibrillation atriale ou élévation significative des pressions pulmonaires(18,19).
L’échocardiographie d’effort chez les patients ayant une fuite mitrale volumineuse asymptomatique permet d’apprécier la tolérance à l’effort, l’évolution des pressions pulmonaires et de l’IM, et l’existence d’une réserve contractile, bien que cette indication ne bénéficie plus d’une indication à intervenir, selon les recommandations(18,19). Son intérêt principal est de dépister les patients faussement asymptomatiques, ayant une tolérance à l’effort réduite malgré l’absence de symptômes avérés.
L’échocardiographie d’effort permet de mieux apprécier la fonction systolique par la recherche d’une réserve contractile. Leung et coll. ont défini l’absence de réserve contractile par l’incapacité d’améliorer la fraction d’éjection VG d’au moins 5 % au décours d’une échocardiographie post-effort(20).
Le groupe de Liège a rapporté que l’absence de réserve contractile, définie par une diminution ou une augmentation de moins de 1,8 % de la déformation longitudinale globale par rapport au repos, permet de prédire une dysfonction VG postopératoire(21).
L’équipe de Liège a rapporté l’intérêt de l’échographie d’effort sur une série de 78 patients asymptomatiques (âge moyen : 61 ans, 56 % d’hommes) présentant une insuffisance mitrale organique moyenne ou sévère(22). L’hypertension pulmonaire (HTAP) de repos et d’effort était définie par une pression pulmonaire systolique > 50 et 60 mmHg respectivement. Une HTAP était plus fréquemment retrouvée à l’effort qu’au repos. L’augmentation des pressions pulmonaires était principalement liée à la majoration de la sévérité de l’IM. Au cours d’un suivi moyen de 19 mois, 38 patients ont développé des symptômes. L’HTAP d’effort était un facteur prédictif indépendant de survenue des symptômes avec une valeur seuil idéale proche de à 60 mmHg (56 mmHg).
IM organique par prolapsus mitral
Comme l’IM ischémique, l’IM organique par prolapsus valvulaire peut aussi être dynamique dans plus de 30 % des cas. Une majoration de SOR ≥ +10 mm2 et du volume régurgité ≥ +15 ml était associée à une diminution de la survie sans symptôme (figure 4). Ces patients devraient donc bénéficier d’un suivi rapproché de manière à intervenir avant l’apparition d’une dysfonction VG. Une attitude conservative serait appropriée en cas d’absence de majoration ou en cas de diminution de la fuite à l’effort(23).
Figure 4. Survie sans symptôme des patients ayant une augmentation du volume régurgité ≥ +15 ml et chez les patients ayant une diminution ≥ -15 ml ou sans modification significative < +15 ml ou > -15 ml.
D’après Magne et al. J Am Coll Cardiol 2010 ; 56 : 300-9.
En pratique
L’échocardiographie d’effort permet non seulement de quantifier la sévérité de l’IM et ses modifications au cours d’un effort mais rend également compte de l’influence respective des différentes forces et de leurs modifications dynamiques.
L’IM organique ou fonctionnelle, lorsqu’elle est sévère et dynamique, grève le pronostic des patients.
"Cardiologie Pratique : publication avancée en ligne"
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :