Thérapeutique
Publié le 03 avr 2012Lecture 6 min
Maniement pratique du dabigatran, l’antithrombine direct oral (ADO)
I. ELALAMY, Hôpital Tenon, Paris
Le dabigatran (Pradaxa®) est l’unique inhibiteur oral direct de la thrombine qui va probablement révolutionner la prise en charge de la maladie thrombotique veineuse et artérielle, en contexte chirurgical ou médical, que ce soit dans les traitements à court ou à long terme.
Dans cet article, nous passons en revue les points essentiels pour l’utilisation pratique de ce nouvel antithrombotique à large fenêtre thérapeutique qui a montré un bien meilleur bénéfice clinique en termes de prévention antithrombotique et de tolérance hémorragique que le traitement par antivitamine K, même dans les populations réputées fragiles comme le sujet âgé ou l’insuffisant rénal modéré.
Pharmacologie
Le dabigatran est un inhibiteur non peptidique de la thrombine avec une structure centrale de type 1,2,5 benzimidazole (N-alpha-naphtylsulfonylglycyl 4-amidino-phenyl-alanine piperidine).
Après ingestion, seulement 6 à 7 % de la quantité ingérée est absorbée au niveau digestif sous la forme de prodrogue, le dabigatran etexilate (PM = 628 daltons). Ce sel est alors hydrolysé par des estérases plasmatiques libérant le dabigatran (PM = 472 daltons). Le dabigatran a une forte affinité pour la thrombine dont il bloque de manière réversible, sélective et rapide le site actif(1). Il est principalement éliminé par voie rénale (80 %) sous forme active.
Le principal facteur limitant de cette biodisponibilité est la P-glycoprotéine (P-gp) qui est une protéine d’efflux (gêne MDR1) responsable du rejet de la molécule dans le milieu extracellulaire.
Actions connexes
Il inhibe l’action de la thrombine sur l’activation plaquettaire (IC50 10 nMol/L) et il respecte les autres voies de réponse plaquettaire (acide arachidonique, collagène et ADP). Il accroît la sensibilité du caillot à la fibrinolyse induite par le tPA en réduisant l’activation du TAFI (Thrombin-Activatable Fibrinolysis Inhibitor) et en modifiant la structure du caillot qui devient alors moins rigide et plus perméable(2).
Indication dans la fibrillation atriale
Le Pradaxa® est indiqué pour la prévention de l’accident vasculaire cérébral et de l’embolie systémique chez les patients adultes, présentant une fibrillation atriale non valvulaire associée à un ou plusieurs des facteurs de risque vasculaire suivants :
– antécédents d’AVC, d’accident ischémique transitoire ou d’embolie systémique,
– fraction d’éjection ventriculaire gauche < 40 %,
– insuffisance cardiaque symptomatique, classe ≥ 2 New York Heart Association (NYHA),
– âge ≥ 75 ans,
– âge ≥ 65 ans associé à l’une des affections suivantes : diabète, coronaropathie ou hypertension artérielle.
Posologie dans la fibrillation atriale
La dose recommandée est : Pradaxa® 150 mg x 2/j.
Un ajustement de posologie est recommandé à 110 mg x 2/j chez le patient :
– âgé ≥ 80 ans,
– à risque hémorragique accru,
– âgé de 75 et 80 ans + risque thromboembolique faible, mais à risque hémorragique élevé,
– ayant un traitement par vérapamil,
– éventuellement en cas de gastrite, d’œsophagite, de reflux gastro-œsophagien,
– ayant un profil à risque hémorragique accru.
Profils des patients à risque hémorragique accru
Ce profil impose alors une surveillance étroite en cas de traitement par dabigatran :
– personnes âgées (≥ 75 ans) ;
– clairance de la créatinine modérément altérée = 30-50 mL/min ;
– poids corporel ≤ 50 kg ;
– co-médication avec des inhibiteurs significatifs de la P-glycoprotéine (P-gp) tels que l’amiodarone, la quinidine ou le vérapamil ;
– administration concomitante d’aspirine, de clopidogrel, de prasugrel ou d’anti-inflammatoires non stéroïdiens ;
– risque de saignement gastro-intestinal accru : œsophagite, gastrite ou reflux gastro-œsophagien, traitement par inhibiteurs de la pompe à protons (IPP) ou par antihistaminiques H2.
Profils des patients naïfs à mettre sous dabigatran
• ayant le même profil que les patients inclus dans l’étude RE-LY ;
• ayant des antécédents d’hémorragie cérébrale sous AVK (dabigatran 110 mg x 2/j) ;
• ayant un risqué élevé d’AVC ou d’embolie systémique (dabigatran 150 mg x 2/j) ;
• souhaitant se voir prescrire un nouvel antithrombotique ;
• ayant des problèmes logistiques ou physiques compliquant la surveillance biologique.
Profils des patients sous AVK à mettre sous dabigatran
• passant moins de 50 % du temps dans la fourchette cible d’INR 2-3 ;
• ayant des problèmes logistiques pour surveiller l’INR ;
• ayant des antécédents d’hémorragies cérébrales sous AVK (dabigatran 110 mg x 2/j) ;
• ayant un traitement concomitant responsable de fluctuations importantes de l’INR ;
• souhaitant s’affranchir de la surveillance biologique itérative et bénéficier du nouveau traitement.
Le dabigatran est débuté dès que l’INR est inférieur à 2.
Si l’INR est compris entre 2 et 3 on suspend les AVK 48 heures, puis on débute le dabigatran.
Si l’INR est supérieur à 3, il faut contrôler que le seuil d’INR < 2 est atteint au bout de 2 à 3 jours pour débuter le dabigatran.
Contre-indications du dabigatran
Elles sont très limitées :
• traitement concomitant avec le kétoconazole par voie systémique, la ciclosporine, l’itraconazole et le tacrolimus ;
• insuffisance rénale sévère (clairance de la créatinine [ClCr] < 30 mL/min) ;
• insuffisance hépatique ou maladie du foie susceptible d’avoir un impact sur la survie ;
• hypersensibilité à la substance active ou à l’un des excipients ;
• saignement évolutif cliniquement significatif ;
• lésion organique susceptible de saigner ;
• altération spontanée de l’hémostase.
Précautions d’usage
Par principe de précaution, une surveillance étroite est nécessaire en cas de :
Fonction hépatique altérée
Bien qu’aucune hépatotoxicité n’ait été rapportée sous dabigatran, effaçant ainsi la crainte de l’expérience du ximélagatran, l’administration de Pradaxa® n’est pas recommandée chez les patients présentant une élévation du taux d’enzymes hépatiques (ALAT - ASAT) supérieure à 2 fois la limite supérieure de la norme. Rappelons que le dabigatran etexilate n’est pas métabolisé par la voie des cytochromes hépatiques.
Infarctus du myocarde (IDM)
L’augmentation relative du risque d’IDM sous dabigatran vs warfarine, a été respectivement de 29 % pour la posologie de 220 mg/j et de 27 % pour la posologie de 300 mg/j. La revue récente de la FDA a confirmé une différence statistiquement non significative par rapport aux AVK.
En cas d’oubli de prise
• Si oubli d’une dose de Pradaxa® depuis < 6 heures par rapport à l’heure prévue : rattraper la dose oubliée puis reprendre aux horaires prévus.
• Si oubli d’une dose de Pradaxa® depuis > 6 heures par rapport à l’heure prévue : ne pas rattraper l’oubli et ne pas doubler la dose suivante pour compenser cette omission.
Interférences médicamenteuses avec les substrats de la P-gp
Les substrats de la P-gp peuvent influencer la pharmacologie du dabigatran. Seuls quelques-uns seront à éviter ou à surveiller en cas de prise concomitante.
Inhibiteurs puissants de la P-gp (élévation de la concentration de dabigatran) :
Si le kétoconazole, l’itraconazole, le tacrolimus et la ciclosporine sont contre-indiqués, certaines associations se sont pas recommandées : c’est le cas de la dronédarone, des inhibiteurs de protéases, de la clarithromycine et du posoconazole.
La posologie du vérapamil doit être diminuée et nécessite une surveillance étroite.
L’amiodarone et la quinidine peuvent être prescrits sans diminution de posologie mais nécessitent une surveillance étroite.
Inducteurs puissants de la P-gp (baisse de la concentration de dabigatran) : les associations à éviter sont la rifampicine, la carbamazépine, la phénytoïne et le millepertuis.
- Le dabigatran n’a aucune interaction avec le système des cytochromes P450 et n’est donc pas influencé par les substrats de ces enzymes.
- L’association avec des antiplaquettaires majore classiquement comme avec tout anticoagulant le risquehémorragique de près de 30 %. Il est donc recommandé d’utiliser la dose réduite de 110 mg x 2 en cas de prise concomitante d’antiagrégants plaquettaires (aspirine, clopidogrel, prasugrel ou AINS).
Neutralisation
Dans des modèles animaux, l’administration de facteur VIIa recombinant ou de concentrés de complexes prothrombinique activés réduit l’allongement du temps de saignement induit par le dabigatran. En fait, une étude chez 12 volontaires sains a révélé que l’utilisation de concentrés de complexes prothrombiniques activés (PPSB) n’est pas efficace pour contrebalancer rapidement l’effet hypocoagulant du dabigatran. La proposition d’utiliser du novoseven comme hémostatique en cas d’hémorragies sous dabigatran n’est pas validée.
Le recours à la dialyse reste possible, compte tenu de la faible fixation aux protéines plasmatiques.
Un anticorps monoclonal neutralisant spécifiquement le dabigatran est en cours d’étude avec des données encourageantes in vitro et sur des modèles animaux.
Influence sur les tests de coagulation
Le dabigatran prolonge les tests globaux de la coagulation comme le Temps de Quick, le Temps de Céphaline Activée ou le Temps de thrombine dilué de manière dose-dépendante.
Il existe néanmoins une variabilité interindividuelle et inter-essai, liée aux réactifs utilisés. L’interprétation de ces tests n’est pas aisée et le manque d’abaques validés limite leur intérêt en pratique clinique.
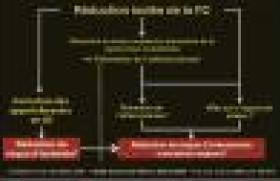
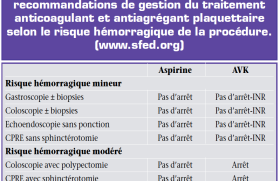
L’absence d’allongement de ces temps de coagulation signe l’absence d’effet du dabigatran et permet d’envisager une intervention chirurgicale dans les conditions classiques. Le Groupe d’Intérêt en Hémostase Péri-opératoire a proposé d’arrêter le dabigatran 5 jours avant toute chirurgie ou d’acte invasif programmé. Pour les interventions urgentes, il est recommandé d’attendre deux demi-vies (24 heures) et de contrôler la normalité des tests de coagulation avant d’autoriser la chirurgie.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :