Rythmologie et rythmo interventionnelle
Publié le 26 avr 2009Lecture 5 min
Les tachycardies jonctionnelles
J. SEITZ et J. HORVILLEUR, Institut Hospitalier Jacques Cartier, Massy, J. TONET, Hôpital Pitié Salpêtrière, Paris
Les tachycardies jonctionnelles prennent naissance comme leur nom l’indique à la jonction auriculo-ventriculaire. Cette particularité détermine assez spécifiquement la clinique et l’ECG, qui suffisent le plus souvent au diagnostic.
Rappels électrophysiologiques et définitions
Les tachycardies jonctionnelles prennent naissance comme leur nom l’indique à la jonction auriculo-ventriculaire. Cette particularité détermine assez spécifiquement la clinique et l’ECG, qui suffisent le plus souvent au diagnostic.
Leur mécanisme découle soit d’une réentrée intra-nodale (RIN) par le fait d’une dualité de conduction du nœud auriculo-ventriculaire (NAV), soit d’une tachycardie réciproque empruntant une remontée par une voie accessoire (faisceau de Kent) conduisant en rétrograde.
La dualité de conduction nodale : présente chez environ 30 % de la population générale lorsqu’on la recherche lors d’une exploration électrophysiologique, elle est à la base de la RIN. Deux modes de conduction sont alors présents dans le NAV : schématiquement une voie rapide et une voie lente. La voie rapide conduit à l’état de base en donnant un espace PR normal. Dans les cas typiques, sa période réfractaire est plus longue que celle de la voie lente. Lors d’une extrasystole atriale (ESA) par exemple, la voie rapide peut se bloquer en laissant la place à la voie lente, qui n’est elle pas en période réfractaire. L’espace PR va alors être très allongé par la lenteur de ce deuxième mode de conduction. Le démarrage d’une RIN sera possible lorsque la voie rapide, au repos pendant la descente, autorisera une remontée et ainsi de suite (figure 1).
Figure 1. Électrophysiologie du nœud auriculo-ventriculaire.
Le terme de Maladie de Bouveret date d’une description clinique initiale sans ECG (1889) des tachycardies paroxystiques « essentielles ». Il se réfère aux tachycardies paroxystiques sur cœur sain avec ECG de base normal, sans forcément présager du mécanisme de la tachycardie. Très largement utilisé, il correspond aujourd’hui de facto aux tachycardies jonctionnelles, les plus fréquentes dans ce contexte.
Clinique et ECG
Sujets souvent jeunes sans terrain évident pour une cardiopathie. Début et fin brutaux : les tachycardies jonctionnelles répondent à un effet « on/off ».
Facteurs neurovégétatifs (émotion, effort, repos, digestion, douleur, etc.) souvent nets : le NAV y est très sensible. Arrêt des crises par des manœuvres vagales.
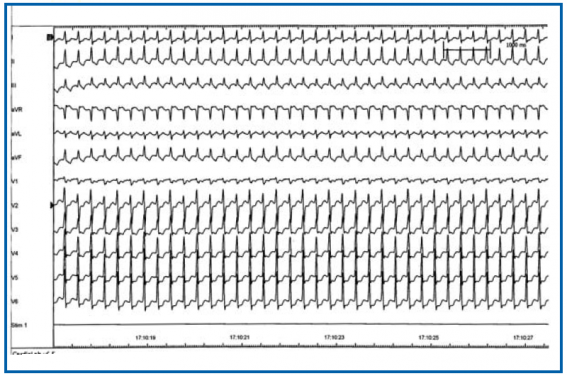
Tolérance : généralement excellente au plan hémodynamique, mais pouvant parfois atteindre la syncope (variable fonction des sujets). L’ECG : tachycardie régulière rapide (180 à 230/min) à QRS généralement fins (figure 2) (sauf trouble de conduction intra-ventriculaire fonctionnel). L’activité atriale, souvent difficile à observer, dépend du mécanisme de la tachycardie : onde P rétrograde négative dans les dérivations inférieures avec RP’ très court (< 100 ms) en cas de réentrée intra-nodale (cas le plus fréquent); onde P rétrograde plus éloignée du QRS en cas de remontée par un Kent rétrograde ou de RIN atypique (« fast-slow », « slow-slow » ou tachycardie de Coumel).
Figure 2. Tachycardie paroxystique à QRS fins.
Le diagnostic différentiel avec les tachycardies atriales rapides (2/1 voire 1/1) et les tachycardies ventriculaires (TV) repose classiquement sur les manœuvres vagales ou l’injection d’adénosine (Striadyne®) qui arrêtent la réentrée par un blocage du NAV. Le blocage du NAV ralentit la fréquence ventriculaire en cas de tachycardie atriale (et démasque l’activité atriale) et n’a pas d’effet en cas de TV (sauf TV fasciculaires).
La tachycardie de Coumel est une réentrée jonctionnelle incessante (PJRT = Permanent Junctional Reentrant Tachycardia) qui survient chez des enfants et adolescents et s’accompagne fréquemment d’une cardiopathie rythmique. Elle emprunte pour la remontée une voie accessoire rétrograde à propriétés décrémentielles.
Le traitement par ablation
Indications
Consensuelles : Tachycardies invalidantes, fréquentes, prolongées, gêne professionnelle, cardiopathie rythmique (PJRT).
Discutables : Tachycardies bien contrôlées par un traitement médicamenteux bien toléré.
Non-indications : crises rares et brèves.
Préparation et information du patient
Arrêt des antiarythmiques (au moins deux 1/2 vies avant l’intervention) afin de rendre « naturel » le comportement du NAV.
L’hospitalisation peut être brève (2 nuits dans la majorité des services) voire ambulatoire.
Méthode
En cas de tachycardie réciproque, le traitement consiste en l’ablation du faisceau de Kent rétrograde.
Dans la RIN, l’objectif sera d’éliminer le substrat que constitue la dualité de conduction nodale. L’ablation de la voie lente est devenue routinière, elle consiste à réaliser une lésion de radiofréquence ou de cryothérapie en regard d’une zone du nœud compact classiquement située juste au-dessus de l’ostium du sinus coronaire, environ 2 à 3 cm en dessous du faisceau de His. Cette zone est en pratique (bien que la réalité histologique soit plus complexe) à l’origine de la conduction lente du NAV.
Il s’agit d’une intervention très bien codifiée, sous anesthésie locale.
L’abord vasculaire est veineux fémoral (entre 2 et 4 cathéters selon les équipes).
La durée de l’intervention est d’environ 30 minutes en moyenne (radiofréquence). Cette durée s’allonge en cas d’ablation par cryothérapie. Le bon contact de l’électrode d’ablation avec le tissu nodal se traduit pendant l’application par une tachycardie jonctionnelle irritative, plutôt irrégulière, aux alentours de 100/min.
Résultats
La radiofréquence permet d’obtenir un taux de succès dépassant 99 %, avec l’inconvénient de pouvoir provoquer un bloc auriculo-ventriculaire définitif en cas de lésion touchant les 2 voies de conduction. Cette complication, classiquement de l’ordre de 1 %, est aujourd’hui réduite (< 0,5 %) grâce à des approches à puissance progressivement croissante récemment validées par différentes équipes.
La cryoablation permet un taux de succès plus faible et des récidives dans 15 à 30 % des cas, mais avec une maîtrise sensée parfaite de la lésion réalisée, car celle-ci est d’abord réversible (refroidissement partiel) puis définitive si satisfaisante.
Le suivi
Le traitement après l’intervention comporte pour la plupart des équipes un antiagrégant plaquettaire pendant 1 mois (par exemple acide acétylsalicylique 100 mg/j).
Le suivi est essentiellement clinique et la plupart des patients ayant bénéficié d’une ablation de RIN sont définitivement guéris. Ils relèvent donc d’une consultation de routine auprès de leur cardiologue à 1-2 mois après l’intervention pour examen clinique et un ECG. Un enregistrement Holter peut être envisagé notamment pour évaluation de la conduction auriculo-ventriculaire (et plus accessoirement la confirmation de l’absence de crise).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité