Études
Publié le 15 mar 2011Lecture 7 min
Réduire le risque cardiométabolique - Quelles associations médicamenteuses ?
Les Journées européennes de la SFC
La lutte contre les maladies cardiovasculaires athéromateuses passe en grande partie par le contrôle des facteurs de risque que sont les troubles du métabolisme lipidique et glycémique. Si les statines permettent chez de nombreux patients de normaliser le LDL-cholestérol avec un bénéfice prouvé sur les événements cardiovasculaires, la question se pose d’une intensification du traitement, en particulier chez les sujets à haut risque, lorsque l’objectif lipidique n’est pas atteint, et donc du choix de la molécule à associer à la statine. Chez le diabétique, dont le contrôle glycémique se dégrade sous metformine, l’intensification du traitement s’impose en choisissant judicieusement, parmi tous les hypoglycémiants disponibles, une molécule efficace et ayant un rapport bénéfice/risque favorable sur le plan cardiovasculaire.
Il faut atteindre la cible de LDL-C chez les patients à haut risque
Plusieurs études ont été réalisées chez des sujets à haut risque cardiovasculaire afin d’évaluer si le seuil de LDL-cholestérol (1 g/l) recommandé par l’Afssaps est atteint et dans quelle proportion. Ces études, notamment SPOT (2003) puis CEPHEUS (Arch Cardiovasc Dis 2008 ; 101 : 557-63), ont révélé, certes, des progrès dans l’atteinte des objectifs lipidiques mais insuffisants puisque moins de la moitié des sujets étaient aux objectifs. Plus récemment, l’étude internationale DISIS (Arch Cardiovasc Dis 2010 ; 103 : 302-9), qui comporte un large échantillon de patients français (> 4 000) montre une légère progression de 44 à 48 % de patients dont le LDL-C est < 1 g/l, de 2006 à 2009.
Le bénéfice du contrôle lipidique est largement prouvé : une baisse de 1 mmol/l du LDL-C est associée à une amélioration du pronostic cardiaque et vasculaire de plus de 20 % (Lancet 2010 ; 376 : 1670-81), sans sur-risque d’autres pathologies, en particulier néoplasiques. Cette réduction des événements cardiovasculaires se traduit par une diminution de la mortalité cardiovasculaire et totale, donc par une amélioration de l’espérance de vie.
Une autre preuve de l’effet bénéfique du contrôle des dyslipidémies est fournie par les études d’intervention réalisées dans les hyperlipidémies familiales où le risque des patients normalisés rejoint celui de la population générale.
Que faire chez un patient traité par une statine et qui n’atteint pas l’objectif ?
Cette situation, fréquente, expose le patient à un risque cardiovasculaire élevé. Plusieurs options thérapeutiques sont théoriquement possibles pour renforcer l’effet de la statine en lui adjoignant un autre hypolipidémiant.
Les fibrates ont montré leur intérêt essentiellement dans les hyperlipidémies mixtes. L’amélioration du pronostic objectivée dans l’étude FIELD concerne principalement la sous-catégorie des patients ayant des triglycérides élevés et des HDL bas. Une métaanalyse récente montre une amélioration de la morbidité cardiovasculaire chez les patients répondant à ce profil dyslipidémique (J Cardiovasc Pharmacol 2010, nov 3). Dans l’étude ACCORD, c’est également dans ce sous-groupe (hypertriglycéridémie et HDL < 0,34 g/l) que l’association simvastatine et fénofibrate a permis d’améliorer le pronostic.
L’acide nicotinique représente une deuxième option intéressante, qui a montré son intérêt en termes d’amélioration du pronostic, en particulier grâce à la diminution des événements cardiovasculaires majeurs, dans le cadre de plusieurs études réunies dans une métaanalyse (Atherosclerosis 2010 ; 210 : 353-61).
Une troisième option est l’association ézétimibe/simvastatine (Inegy®) qui vient de démontrer son efficacité dans l’étude SHARP, dans un contexte très complexe, celui de l’insuffisance rénale chronique. Cette dernière se caractérise, en effet par une dyslipidémie plutôt de type mixte (élévation modérée des triglycérides et baisse des HDL) et une athérosclérose accélérée favorisée par une inflammation chronique. Cette étude fait suite à des travaux fondés sur l’hypothèse que la dyslipidémie exercerait un effet délétère sur le rein et que sa correction pourrait préserver la filtration glomérulaire. Pour la première fois, l’étude SHARP démontre un bénéfice sur les événements athérosclérotiques, lié à la réduction des paramètres lipidiques grâce à l’association ézétimibe + simvastatine chez l’insuffisant rénal, ce que n’avaient pu démontrer deux précédentes études ayant évalué une statine seule.
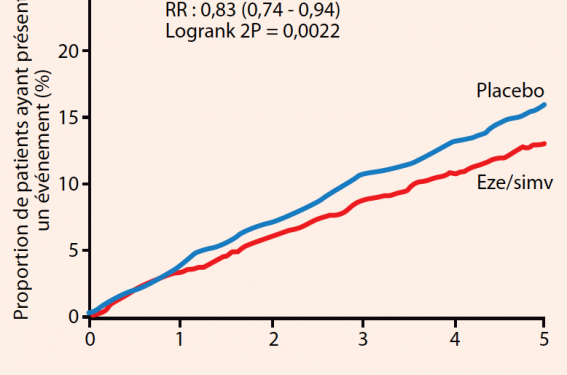
SHARP : événements athérosclérotiques majeurs.
SHARP, en bref
L’étude SHARP a randomisé plus de 9 000 patients en insuffisance rénale chronique d’étiologies diverses (diabète, glomérulopathie, hypertension artérielle, etc.), dialysés (1/3) ou non dialysés (2/3), la plupart ayant une atteinte sévère (< 30 ml/min) mais 20 % sans protéinurie. En moyenne, le bilan lipidique de départ montrait un cholestérol total à 1,89 g/l, des LDL à 1,10 g/l, des triglycérides à 1,06 g/l et un HDL-C à 0,43 g/l. Ces patients recevaient un traitement approprié selon l’étiologie de leur néphropathie (antiagrégant plaquettaire chez 22 %, IEC chez 35 %, ARA II chez 23 %).
Dans une première phase de l’étude, l’association ézétimibe + simvastatine a été testée versus placebo ou simvastatine afin d’évaluer sa sécurité d’emploi dans cette population particulière. Au bout d’un an, les patients ont été randomisés pour recevoir soit l’association ézétimibe + simvastatine soit un placebo, pour une durée totale de l’étude de 4,9 ans.
Dans cette population à risque cardiovasculaire élevé, l’association ézétimibe/simvastatine a permis de diminuer de 40 % le LDL-C à 1 an (soit de 1,1 mmol/l) et de 30 % à 2 ans et demi. Cet effet s’est accompagné d’une réduction significative de 16,5 % (p = 0,0022) des événements athérosclérotiques majeurs (IDM non fatals, décès coronariens, AVC ischémiques ou procédures de revascularisation) et d’une réduction également significative de 15,3 % de l’ensemble des événements cardiovasculaires majeurs (p = 0,0012). Ces résultats ont été observés de manière homogène chez les sujets hémodialysés ou non hémodialysés. Il n’a pas été observé d’augmentation du risque de néoplasie quelle qu’elle soit, ni de perturbations hépatiques ou de troubles musculaires.
Considérant que les perturbations du métabolisme lipidique doivent être corrigées et que l’augmentation du LDL-cholestérol est sans conteste l’un des facteurs majeurs de l’athérosclérose vasculaire, le traitement doit s’efforcer de contrôler en priorité ce paramètre. Plus de la moitié des patients à haut risque traités par une statine ne sont pas aux objectifs, ce qui implique de recourir à une association, le renforcement des mesures hygiéno-diététiques s’avérant rarement suffisant. Il est aujourd’hui acquis, grâce à l’étude SHARP, menée dans une population représentative des insuffisants rénaux et à très haut risque cardiovasculaire, que l’association ézétimibe + simvastatine est non seulement efficace pour abaisser le LDL-cholestérol, dans des proportions équivalentes à celles obtenues en population générale, mais également efficace sur le plan de la morbi-mortalité cardiovasculaire, sans effet indésirable ni augmentation des cancers.
En pratique, on privilégiera donc l’association ézétimibe + simvastatine chez un patient à haut risque pour cibler une baisse supplémentaire du LDL-cholestérol, indépendamment des taux de triglycérides et de HDL, alors que l’association à un fibrate ou à l’acide nicotinique s’adresse plutôt aux patients ayant une hypertriglycéridémie et/ou une hypoHDLémie résiduelles sous traitement par statine.
Que faire après la metformine ?
Autre situation fréquente, celle du diabétique de type 2 sous metformine, dont le contrôle glycémique se dégrade. Si l’étude UKPDS a bien montré les bénéfices à très long terme d’un contrôle adéquat de la glycémie, en introduisant le concept de « mémoire glycémique », le débat sur la stratégie pour y parvenir n’est pas clos, d’autant que plusieurs études récentes, notamment ACCORD, ont mis en évidence un excès de mortalité dans les groupes de diabétiques soumis à un contrôle glycémique intensif. Ce surcroît de mortalité a été corrélé à une augmentation du risque d’hypoglycémies, qui sous-tendraient une vulnérabilité accrue aux événements cardiovasculaires. Plusieurs options thérapeutiques sont possibles en deuxième ligne : une sulfonylurée, une glitazone, un incrétinomimétique voire l’insuline.
L’ajout d’une sulfonylurée produit un effet rapide, mais non durable, avec un risque d’hypoglycémies non négligeable et une prise de poids peu souhaitable. L’adjonction d’une glitazone produit sans doute l’effet le plus puissant dans la durée, mais avec une prise de poids et des risques de rétention hydro-sodée et de fractures osseuses.
Autre option à considérer, l’ajout d’un inhibiteur de la DPP-4, qui présente pour avantages : une absence d’effets indésirables et d’hypoglycémies, une neutralité pondérale et une facilité d’emploi. Trois molécules sont disponibles, seules ou combinées à la metformine. La sitagliptine bénéfice d’un recul de plus de 5 ans. Elle permet de diminuer d’HbA1c de 0,7 % en moyenne et sa tolérance est prouvée. Comparativement aux sulfonylurées, la sitagliptine a une efficacité équivalente sur l’HbA1c et s’en distingue par un risque d’hypoglycémies nettement moindre ; l’association metformine + sitagliptine est neutre sur le plan pondéral, voire entraine une légère baisse de poids, comparativement à une prise de poids de plus de 2 kg en moyenne avec l’adjonction d’une sulfonylurée.
De nombreux travaux expérimentaux montrent que les thérapeutiques agissant par un mécanisme « incrétine » pourraient exercer des effets protecteurs cardiovasculaires. Une étude a été conçue afin d’explorer cette piste : l’essai TECOS va inclure 14 000 diabétiques de type 2 traités en mono- ou bithérapie (metformine, pioglitazone, sulfamide), randomisés pour recevoir de la sitagliptine ou un placebo pendant 4 ans, afin d’évaluer l’impact de la sitagliptine en prévention des événements cardiovasculaires.
M. Deker, d'après J. Ferrières (Toulouse) et B. Charbonnel (Nantes)
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :