Publié le 30 nov 2010Lecture 7 min
Traitement anti-thrombotique de la maladie thrombo-embolique veineuse - Quelle durée pour quel patient ?
P.-V. ENNEZAT, J.-J. BAUCHART, P. ASSEMAN, N. TRILLOT, B. JUDE, Centre hospitalier régional et universitaire de Lille
La maladie thromboembolique veineuse (MTEV) rassemble l’embolie pulmonaire (EP) et la thrombose veineuse profonde (TVP). L’EP est la troisième cause de mortalité cardiovasculaire après la maladie coronaire et les accidents vasculaires cérébraux et pourtant la plus facile à prévenir. Outre le développement d’une hypertension pulmonaire chronique post-embolique, les complications de la MTVE incluent la maladie post-phlébitique associant les ulcères veineux ; ces derniers représentent un coût de santé publique considérable.
De nouveaux antithrombotiques oraux sont en cours de développement (dabigatran, rivaroxaban, inogatran), qui modifieront peut-être dans un avenir proche la thérapeutique de la MTEV. Cependant, à ce jour, le traitement anticoagulant débute par une héparine de bas poids moléculaire ou par du fondaparinux, en dehors des cas nécessitant une héparine non fractionnée, soit en pratique en cas d’insuffisance rénale et de potentielle fibrinolyse (embolies pulmonaires hémodynamiquement instables). Ce traitement est rapidement relayé par un traitement antivitamine K (AVK), avec un INR cible à 2,5 (en pratique compris entre 2 et 3). La durée de ce traitement dépend de différents facteurs.
Les dernières recommandations de l’ACCP 2008 concernant la durée du traitement AVK (C. Kearon et al. Chest 2008 ; 133 ; 454S-545S) sont à la fois simplifiées (durée minimale de 3 mois) et complexes car laissant le clinicien juge de la balance bénéfice/risque de la poursuite du traitement AVK à plus long terme. Par ailleurs, des recommandations ont été récemment publiées par l’Afssaps (http: //www.afssaps.fr/Infos-de-securite/Recommandations-de-bonne-pratique/Prevention-et-traitement-de-la-maladie-thromboembolique-veineuse).
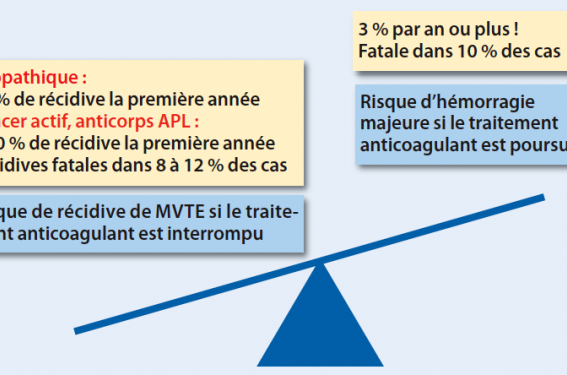
Figure. Illustration d’une balance en faveur de la poursuite du traitement anticoagulant au-delà de 3 mois.
Faire la balance entre le bénéfice et le risque
• Le bénéfice se traduit par une réduction efficace des récidives thromboemboliques sous traitement anticoagulant (plus de 90 % en risque relatif, 0,4 % en risque absolu) ; ces événements récurrents surviennent volontiers dans les 3 semaines qui suivent le début du traitement, surtout chez les patients présentant des comorbidités (cancer, insuffisance cardiaque ou respiratoire, etc.). Curieusement, 60 % des récidives sont des EP en cas d’EP initiale contre 20 % en cas de TVP initiale ; environ 12 % des récidives TE sont fatales en cas d’EP et 8 % en cas de TVP. Cependant lorsque le traitement AVK est interrompu après 6 ou 12 mois, le risque de récidive TE redevient parallèle à celui des patients dont le traitement a été écourté à 3 mois (catch-up phenomenon). Ainsi, le pourcentage de récidive à l’arrêt du traitement AVK est minimal à partir de 3 mois. Tout arrêt prématuré du traitement AVK conduit à un taux de récidive supérieur. En revanche, toute prolongation du traitement AVK au-delà de 3 mois ne modifie pas les taux de récidive à l’arrêt du traitement AVK et témoigne de la chronicité de l’affection. Ce taux de récidive est particulièrement faible en cas de MTEV postopératoire et élevé en cas de MTEV idiopathique (voir infra).
• Le risque hémorragique est inhérent à tout traitement anticoagulant (risque d’hémorragie majeure de 0,8 %/jour sous héparine, 0,4 à 2,4 %/mois sous traitement AVK pour un INR cible entre 2 et 3 en fonction des populations étudiées) ; le taux de mortalité associé aux hémorragies majeures est estimé à 10 % (jusqu’à 33 % dans certaines études).
Le bénéfice du maintien sous AVK devient évident lorsque le risque de mortalité lié à la récidive de MTEV est au moins supérieur au risque de mortalité lié à la survenue d’une hémorragie sous anticoagulant.
Évaluer le risque hémorragique du traitement anticoagulant
Plusieurs échelles de risque sont disponibles mais la plupart sont issues des populations traitées pour une fibrillation auriculaire à l’instar du score HEMRR2HAGES. Cependant, le score hémorragique RIETE a été développé spécifiquement sur une population européenne traitée par AVK pour une MTEV. Dans ce registre, le taux d’hémorragie majeure est de 2,4 % sur les 3 premiers mois de traitement anticoagulant, 1 cas sur 3 étant fatal. Ces chiffres soulignent un fois de plus la disparité entre les données des essais randomisés sélectionnant des populations à bas risque et celles des registres reflétant davantage la vie réelle (tableau 1).
Évaluer le risque de récidive de MVTE après l’arrêt du traitement anticoagulant
• Il est important d’emblée de souligner que le traitement anticoagulant de la TVP distale isolée est controversé et qu’il ne devrait pas dépasser 6 semaines (donnée non consensuelle, la société européenne ne faisant pas de différence entre TVP distale et proximale). Le taux annuel de récidive de MTEV après TVP distale est de l’ordre de 2 %, soit inférieur au risque hémorragique d’où la nécessité de facteurs de risque additionnels pour prescrire un traitement anticoagulant prolongé. Dans la plupart des algorithmes de décision (anglo-saxons), il est recommandé de prévoir un écho-Doppler veineux de contrôle à 1 semaine lorsqu’il est suspecté une TVP distale et de ne traiter qu’en cas d’extension proximale secondaire.
Dans les autres situations, c’est-à-dire thrombose veineuse proximale et/ou embolie pulmonaire, la durée du traitement dépend avant tout des circonstances de survenue de la MTEV. Le tableau 2, publié par l’Afssaps résume ces circonstances et les conséquences sur la durée du traitement.
• Lorsqu’il existe un facteur de risque de MTEV majeur transitoire, un traitement AVK de 3 mois est suffisant.
• À l’inverse, le traitement AVK indéfini est recommandé en cas de facteur de risque majeur permanent (par HBPM en cas de cancer).
• Entre ces deux extrêmes et en particulier en cas de MTEV idiopathique, le traitement anticoagulant devrait être d’au moins 6 mois et poursuivi tant que la balance bénéfice/risque est faveur du traitement AVK et que le patient accepte les contraintes du traitement anticoagulant ; cela nécessite une réévaluation régulière en consultation au moins annuelle.
Les circonstances favorisantes telles que grossesse, traitement estroprogestatif ou voyage prolongé (> 6 ou 8 heures) sont considérées comme des facteurs de risque mineurs transitoires dans les recommandations de l’ACCP et ne sont pas individualisées dans celles de l’Afssaps. La durée de traitement d’un épisode thromboembolique veineux survenant dans ces circonstances serait donc comprise entre 3 et 6 mois (après disparition du facteur de risque, donc après arrêt du traitement estroprogestatif ou après l’accouchement), à moduler en fonction du contexte général.
• D’autres éléments cliniques ou paracliniques peuvent aider à la décision de poursuivre ou non le traitement anticoagulant :
• Plusieurs études ont démontré que le sexe masculin est un facteur de risque de récidive de MTEV important (risque > 50 % en comparaison avec le sexe féminin) (Lancet 2006 ; 368 : 371).
• La mesure du taux de D-dimères 1 mois après l’interruption du traitement anticoagulant peut également guider le clinicien. Une métaanalyse récente démontre qu’un taux négatif prédit un taux annuel de récidive de 3,5 % alors qu’un taux positif est associé à taux annuel de récidive de 8,9 % (Ann Intern Med 2008 ; 149 : 481).
• La survenue de récidive de MTEV, surtout dans les cas idiopathiques (ou héréditaires), à l’arrêt du traitement anticoagulant est une indication à poursuivre le traitement anticoagulant indéfiniment si, bien sûr, le risque hémorragique est faible et le traitement anticoagulant est stable et bien accepté du patient.
• La présence d’une thrombophilie majeure connue telle que déficit en antithrombine, facteur V Leiden homozygote, mutation homozygote sur le gène de la prothrombine, thrombophilie multiple est un argument pour poursuivre le traitement, avec réévaluation régulière (Grade C). À noter qu’il y a consensus pour ne pas prendre en compte les thrombophilies mineures telles que mutations hétérozygotes du facteur II ou de facteur V Leiden pour moduler la durée du traitement (J Mal Vasc 2009 ; 34 ; 156-203).
• Sont également des arguments pour prolonger le traitement : une embolie pulmonaire associée initialement à un état de choc (Accord professionnel), la présence d’une hypertension artérielle pulmonaire (Grade C), la mise en place d’un filtre cave permanent (Grade C), la persistance d’un syndrome obstructif post-thrombotique symptomatique sévère (Accord professionnel).
• Il est intéressant de noter qu’une étude de cohorte canadienne a récemment montré que le traitement anticoagulant peut être interrompu après 6 mois de traitement pour un épisode idiopathique chez les femmes sans facteur de risque : jeune (< 65 ans), non obèse (IMC < 30 kg/m²), sans signe de maladie post-phlébitique et avec un taux de D-dimères < 250 µg/l sous traitement. En présence d’1 ou 0 facteur de risque, le taux annuel de récidive était de 1,6 % alors qu’il était de 14 % lorsqu’il y avait ≥ 2 facteurs. Il est à noter que dans la cohorte masculine aucun modèle ne permettait avec satisfaction de prédire le risque de récidive de MVTE (CMAJ 2008 ; 179 : 417).
En pratique
La durée du traitement anticoagulant pour la MTEV est établie sur une évaluation régulière de la balance bénéfice/risque du traitement anticoagulant. La stabilité du traitement anticoagulant, les préférences et le contexte socio-économique du patient font également partie de la décision.
En dehors des cas de facteur de risque majeur permanent, il est en pratique souvent admis de ne prescrire un traitement anticoagulant indéfini que lors de la survenue d’un 2e épisode idiopathique associé à un faible risque hémorragique, une stabilité du traitement et une bonne acceptation du traitement. D’autres éléments comme le sexe et le taux de D-dimères peuvent permettre également d’apprécier le risque de récidive de MVTE.
Enfin, l’émergence de nouvelles molécules va probablement modifier ces recommandations dans un avenir proche.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
publicité
publicité