Training
Publié le 31 aoû 2012Lecture 11 min
Techniques d’angioplastie des lésions du tronc commun
P. COMMEAU, P.-O. ROQUEBERT, P. BARRAGAN, E. LA SCALA, Département de Cardiologie et radiologie vasculaire interventionnelle, Polyclinique Les Fleurs, Ollioules
Les résultats de SYNTAX et la parution récente des recommandations sur la revascularisation coronaire ont enfin permis de reconnaître et de positionner l’angioplastie coronaire comme une technique alternative de revascularisation du tronc commun (TC) non protégé validant ainsi une pratique routinière de certaines équipes, dont la nôtre, depuis de nombreuses années.
Il n’est pas question ici de décrire la démarche conduisant à la décision de l’angioplastie discussion médicochirurgicale, fractional flow reserve (FFR), échographie endocoronaire, etc. – , mais des aspects techniques.
En préambule, il nous apparaît utile de préciser que dans notre centre (comme dans beaucoup d’autres et non des moindres), la FFR n’est pas utilisée en première intention pour quantifier la sévérité des lésions car l’exigence technique est telle qu’elle est rarement parfaite (injection IC plutôt qu’IV d’adénosine, doses réelles injectées inconnues, pitfalls de la FFR dans le cas particulier du TC) et que dans ce contexte, le faux négatif n’est pas permis…
Évaluer le tronc commun avant le geste
L’échographie endocoronaire (IVUS) comme outil de diagnostic topographique pré-angioplastie ou d’optimisation du stenting nous paraît potentiellement capable d’augmenter le risque de la procédure (spasme, décollement de plaque, compression et déformation de la structure des stents de dernière génération) et n’est donc pas employée dans notre centre.
Le surcoût de son utilisation est avantageusement remplacé, à notre avis, par l’utilisation large de la technologie StentBoost (Philips). Ces choix vont à l’encontre des recommandations et des « us » des équipes et des praticiens qui font référence dans le monde de la cardiologie interventionnelle mais, il nous semble que la qualité angiographique du résultat (StentBoost compris) et la rapidité d’exécution et d’obtention de ce bon résultat sont les éléments les plus importants pour la réussite de la procédure.
La connaissance de l’état de l’antiagrégation plaquettaire des patients nous paraît supérieure lorsqu’elle s’associe à la qualité technique de la procédure, à l’utilisation de l’IVUS pour s’assurer de la bonne « apposition » du stent à partir du moment où, comme on le verra plus loin, l’optimisation du stenting est systématique.
Tous nos patients dilatés sur le TC bénéficient, sans exception, de la réalisation d’un test VASP pour apprécier l’efficacité de la thiénopyridine (quelle qu’elle soit) et de la mesure du temps d’occlusion par test PFA-100 pour apprécier l’efficacité de la posologie d’aspirine utilisée.
L’optimisation du stenting et la certitude d’une double antiagrégation efficace sont le garant du bon résultat du stenting actif du tronc commun non protégé.
Les techniques d’angioplastie fonction de la localisation
Lésions ostiales et médianes
Le traitement des lésions ostiales et médianes du TC par stenting est lié à un pronostic clinique excellent qui en fait de facto le traitement de revascularisation de première intention quand il n’y a pas de contre-indication au maintien d’un traitement antiagrégant puissant et que l’on est certain d’une bonne observance du patient.
Si les lésions de la partie moyenne ne présentent aucune difficulté, le traitement des lésions ostiales mérite une attention particulière car l’implantation du stent doit être minutieuse, couvrant suffisamment bien entendu l’ostium, mais ne débordant pas trop pour ne pas risquer de compromettre son intégrité lors de cathétérismes ultérieurs et permettre également la réalisation aisée d’une nouvelle angioplastie plus distale.
Comme toutes lésions ostiales coronaires ou non (rénales), la couverture optimale de l’ostium par le stent est primordiale.
Le stent ne doit pas déborder de plus de 1 à 2 mm dans l’aorte.
Lors de mouvements respiratoires profonds et/ou inopinés on constate fréquemment une instabilité marquée des cathéters. Cette instabilité est encore plus marquée avec l’utilisation de la voie radiale qui est notre voie d’abord préférentielle, même pour les angioplasties complexes du TC.
Lésions ostiales, le risque est double
- Une protrusion du cathéter guide dans l’ostium peut survenir au moment de la libération du stent entraînant une insuffisance de couverture de l’ostium et obligeant la plupart du temps à poser un 2e stent avec tous les inconvénients en découlant (overlapping avec risque accru de resténose intrastent, de thrombose… et de nouvelle pose inappropriée compte tenu de la longueur courte du 2e stent devant couvrir une zone réduite…).
- Un retrait intempestif avec un stent débordant trop largement à l’extérieur de l’artère ce qui compliquera toute manipulation ultérieure (immédiate ou secondaire).
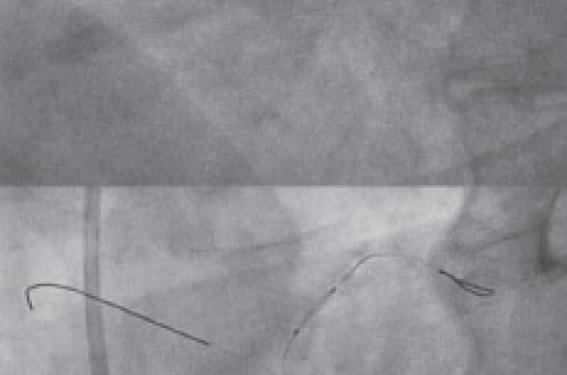
- Pour éviter la protrusion du cathéter guide dans le tronc, nous utilisons la technique du guide flottant (Sepal technique ou floating guide wire technique) consistant à laisser libre et flottant un guide dans le sinus de Valsalva.
Ainsi, ce guide empêche l’extrémité du cathéter, manié avec délicatesse, de pénétrer dans l’ostium.
Parfois si cela ne suffit pas, nous rajoutons un 2e guide flottant remontant le long de la paroi de l’aorte suprasinusale (figure 1).
Figure 1. Technique du guide flottant.
- Pour éviter le retrait intempestif, outre la demande au patient de bloquer sa respiration au moment de l’inflation, nous préconisons une inflation « légère » mais brutale du ballon à 1 à 2 atm permettant de stabiliser le matériel mais sans pour autant empêcher ultérieurement une mobilisation discrète du stent pour optimiser le cas échéant son positionnement.
La réalisation de cette « pré-inflation » est délicate car non instantanée.
Dans notre équipe, pour parvenir à cette bonne exécution nous utilisons un manifold 3 voies branché sur la voie d’inflation. Une voie est utilisée par une seringue « autobloquante » en aspiration constante et la 2e par l’inflateur.
Le matériel est positionné en déflation sur la voie de la seringue autobloquante. Une fois le stent semblant idéalement positionné, l’inflateur est placé « contre » le robinet obturé à un niveau de pression de 12 à 15 atm ; le robinet est ouvert permettant de stabiliser de façon abrupte et instantanée le ballon à 1 ou 2 atm sans ouverture du stent (figure 2). À cette étape, il est encore possible de mobiliser en avant ou en arrière le stent pour optimiser son positionnement et ainsi finir de le déployer correctement.
En l’absence de l’utilisation de cette technique, il faut inflater brutalement et rapidement le stent avec le risque de glissement antérograde ou rétrograde impossible à récupérer…
Figure 2. Inflation au robinet 3 voies.
Lésions du tronc commun distal
Leur traitement est bien sûr le véritable défi. La qualité et le type de technique de stenting utilisés sont directement corrélés au pronostic ultérieur.
Les résultats cliniques sont moins bons que pour les autres localisations. Il s’agit des lésions dont la classification Médina est la suivante : 1.1.1, 1.0.1, 1.1.0. Les lésions (0.1.1) ne sont pas réellement des lésions du TC ; elles sont moins complexes à traiter, mais étant donné que les risques sont sensiblement équivalents en cas d’évolutivité ou de thrombose, et que souvent le stenting des deux ostia IVA et Cx concerne la partie très distale du tronc commun, on peut les considérer comme telles.
De nombreuses techniques ont été décrites et varient d’après les publications successives en fonction de la distribution de la plaque censée être appréciée par l’échographie endocoronaire.
N’utilisant pas cette technique pour le choix du stenting et son optimisation, nous nous fions essentiellement à l’aspect angiographique dans de nombreuses incidences, à l’aspect et au diamètre des artères (en se basant, quand cela est possible, sur les calcifications pariétales et sous-adventitielles plus que sur la « luminographie »…) et à l’angulation des branches du tronc commun (comme pour l’immense majorité des centres de cardiologie interventionnelle ne pouvant bénéficier de façon routinière de l’IVUS ou de I’OCT, délicate à réaliser dans ces localisations très proximales).
Nous privilégions autant que faire se peut une stratégie à 1 seul stent (stenting provisionnel) dans l’artère que nous estimons être principale. Nous n’utilisons pas systématiquement le kissing final, en particulier si l’aspect angiographique et en StentBoost est satisfaisant et si le flux est TIMI III. Cette attitude est supportée par le résultat des différentes sous-études NORDIC (en particulier Nordic Baltic Bifurcation Study III).
Nous réalisons volontiers la FFR dans la branche fille non stentée lorsqu’il nous semble qu’une maille du stent entrave trop nettement l’ostium. Une valeur de la FFR largement au-dessus de 0,80 nous fera surseoir à tout geste complémentaire. Si la FFR est limite ou < 0,80, un kissing final sera réalisé.
Mode de stenting
Stenting « provisionnel »
Dans la grande majorité des cas, mais pas de façon exclusive, nous privilégions le stenting à cheval sur le TC et l’IVA, en protégeant au préalable la Cx.
Le stent est choisi selon le diamètre de l’IVA proximale et est largué à pression nominale.
Quelle que soit la suite donnée à l’angioplastie du TC, il n’est pas conseillé de tenter de refranchir les mailles du stent avant d’avoir optimisé et accolé les mailles du stent sur les parois du TC, à cause du risque de passage du guide sous les mailles, entre la paroi et le stent. Dans le cas contraire, le risque de mobilisation et de déformation du stent par des manœuvres inappropriées et forcées du cathéter guide et des ballons est important et expose à des complications majeures. La structure des stents actifs de dernière génération permet bien sûr aisément le refranchissement de leurs mailles, mais aussi de les comprimer ou les déstructurer plus facilement.
Ainsi après le largage du stent TCIVA et avant toute autre chose, une optimisation systématique du stenting (technique du POT, décrite par O. Darremont et al.) est réalisée avec un ballon non compliant, court (max 10 mm) du diamètre supposé du TC. Le marqueur distal est positionné en regard de l’origine de la Cx. Le ballon NC est alors inflaté à haute pression (# 20 atm).
Si le stenting de la branche fille est nécessaire, l’ouverture de la maille sur l’ostium permet un positionnement le plus conforme possible du stent en T. Le kissing final est dans ce cas incontournable (figure 3).
Figure 3. Stenting provisionnel TC-IVA avec kissing final sans stenting de la Cx.
Dans certains cas, si la Cx est estimée comme devant être privilégiée, un stenting provisionnel « inversé » est réalisé, c’est-à-dire que le stent est positionné de façon plus angulée sur le TC et la Cx, ce qui favorise aussi une ouverture plus aisée de la maille du stent en regard de l’IVA lors du POT.
Stratégie de double stent
Elle est utilisée en première intention lorsque les deux branches sont lésées de façon significative et identique sur plusieurs millimètres.
Nous n’utilisons les techniques de la culotte et du crush que très rarement.
La technique de la culotte a montré initialement sa supériorité par rapport à celle du crush selon l’étude NORDIC, mais elle induit une double couche de matériel dans le TC, et un tel overlapping peut être responsable d’un surrisque thrombotique.
Par contre, dans certains cas et de façon « contrainte » par l’anatomie et l’angulation très aiguë des deux artères, la technique du mini-crush est inéluctable.
Dans ce cas, après prédilatation, le stent de la branche fille (Cx) est positionné avec un minimum de protrusion dans le TC et un ballon ou le stent prévu pour TC-IVA est positionné en attente, en regard puis inflaté après le largage du stent de la Cx et le retrait de son ballon.
Un kissing final est réalisé de façon systématique, sauf si le refranchissement s’avère impossible, ce qui est de plus en plus rare avec les stents de dernière génération (figure 4).
L’autre possibilité est de réaliser le stenting TC-IVA d’abord puis de réaliser le POT, de franchir les mailles en regard de la Cx avec le guide de l’IVA au retrait en ayant pris soin de ne pas traumatiser l’extrémité de ce guide au préalable, de réaliser le stenting Cx le plus harmonieusement possible, sans gap avant le kissing final.
Le franchissement n’est pas toujours aisé et il existe un risque de ne pouvoir refranchir les mailles vers la Cx. Ceci souligne une fois de plus l’importance du POT pour évaser la maille du stent TCIVA en regard de l’ostium Cx du mieux possible.
Figure 4. Double stenting TC-IVA et Cx avec kissing final.
Enfin, le V stenting peut être employé en cas de lésion très distale du TC englobant la carène et les ostia. Le stenting est réalisé simultanément en kissing, avec des stents de diamètre équivalents pour éviter l’écrasement de l’un par l’autre.
Choix du cathéter et du guide
Dans la majorité des cas, un cathéter 7 F est privilégié afin d’être « à l’aise » sauf dans le cas du V stenting où le 8 F est souhaitable pour de meilleurs positionnement et opacification coronaire et si l’on utilise deux stents de diamètre > 3,0 mm. L’apposition minutieuse est requise et le 8 F permet une aisance accrue dans le maniement des stents.
Le choix de la forme du cathéter guide est dépendant des préférences du cathétériseur.
Le guide cathéter EBU 4.0 (Medtronic) équivalent du XB 3.5 et plus encore du XB 4.0 (Cordis) sont évités car ils nécessitent, dans la plupart des cas, un maniement agressif de leur extrémité, puis un risque de protrusion brutale et profonde dans le tronc. Il nous semble préférable d’utiliser un cathéter moins sélectif et d’hameçonner l’artère coronaire par les deux guides. Il est judicieux d’utiliser des filaments avec revêtement de « couleur » différente afin d’éviter les erreurs de manipulation par méprise du guide.
Dans la plupart des cas, un des guides sera choisi avec un support élevé dans la lésion semblant la plus complexe ou la plus difficile à traiter.
Il est recommandé bien entendu de ne pas emprisonner un guide à revêtement hydrophile pour éviter le pelage de ce revête revêtement lors de son retrait.
Conclusion
Nous privilégions la rapidité d’exécution et la qualité du résultat angiographique (luminographie et StentBoost) ainsi qu’une antiagrégation « optimale » confirmée par des tests d’agrégabilité plaquettaire à l’utilisation d’outils ayant fait leur preuve au travers de publications d’études habilement structurées, mais onéreux, mal maîtrisés le plus souvent, prolongeant la procédure, induisant un risque supplémentaire et surtout non utilisables actuellement de façon universelle.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


